Болевой синдром любой локализации — неблагоприятный признак, служащий физиологическим сигналом тревоги и указывающий на дисфункцию органа или наличие заболевания. Боли в левой половине грудной клетки в области сердца могут быть симптомом огромного числа болезней, нередко не связанных с патологией сердца. Тем не менее, при возникновении болезненных ощущений в груди прежде всего следует исключить их связь с патологией сердечно-сосудистой системы.
Общие сведения
Боли в области сердца — один из наиболее распространенных симптомов, встречающихся в практике врача скорой медицинской помощи, поликлиники или стационара. Некоторые болезни не представляют серьезной угрозы для жизни человека, но в то же время они снижают качество жизни. Другие же патологии являются жизнеугрожающими и нередко нуждаются в незамедлительном проведении огромного ряда неотложных мероприятий.
При обращении человека к врачу с жалобами на боли с левой стороны грудной клетки поиск их причин начинается с диагностики острого коронарного синдрома (ОКС) как наиболее подходящего в неотложных ситуациях «рабочего диагноза» на догоспитальном этапе. ОКС — собирательное понятие для описания состояний, спровоцированных острой ишемией миокарда: нестабильной стенокардии и инфаркта миокарда. Введение этого диагностического критерия в медицинскую практику связано с трудностями быстрого разграничения острых нарушений кровообращения и необходимостью раннего начала лечения до выставления точного диагноза. В этих случаях исход заболевания будет зависеть от сроков проведения реперфузионной терапии (восстановления нормального кровотока) с использованием тромболитиков.
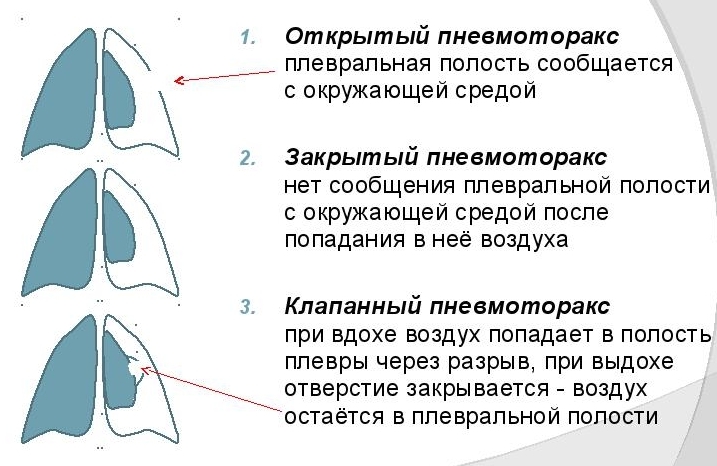
На втором диагностическом этапе осуществляется исключение ряда неотложных состояний, угрожающих жизни больного: спонтанный пневмоторакс, тромбоэмболия легочной артерии и расслаивающаяся аневризма аорты.
На конечном этапе проводится дифференциальная диагностика причин кардиалгий у пациента и установление окончательного диагноза.
Сложность дифференциальной диагностики торакалгии обусловлена не только спектром нозологических форм, способных манифестировать болью в грудной клетке, но и присутствием сочетанной взаимоотягощающей патологии. В последние годы увеличилось количество пациентов с сочетанием ишемической болезни сердца и гастроэзофагеальной рефлюксной болезни. Поэтому врач должен учитывать возможность наличия у человека коморбидной (сопутствующей с основным заболеванием) патологической картины.
Если позволяет клиническая обстановка, то больному предоставляется достаточное количество времени для сбора детализированных жалоб о своих ощущениях, анамнеза и т. д. Далее врач при необходимости уточняет дополнительные сведения о происхождении боли. Выясняются локализация, иррадиация, характер, тип начала и длительность болевого синдрома, а также обстоятельства, вызывающие и облегчающие боль. Желательно выявить связь с другими заболеваниями пациента, наличие операций и травм грудной клетки в прошлом, узнать собственное мнение больного об истоках синдрома. Важно уточнить наличие сопутствующих симптомов и заболеваний.
Из лабораторных и инструментальных методов исследования наиболее часто используются: ОАК, БАК, биомаркеры некроза миокарда (тропонины, миоглобин), ЭКГ, УЗИ (сердца, органов брюшной полости), рентгенография (органов грудной клетки, брюшной полости, позвоночника), плевральная пункция, эндоскопические манипуляции (бронхоскопия, ЭФГДС); в редких случаях рекомендуется проведение коронарографии, допплерографии, КТ, МРТ.
Диагностические критерии представлены в таблице.
| Характеристики болей | Заболевания, сопровождающиеся болевым синдромом в левой половине грудной клетки | ||||
| Сердечно-сосудистые | Гастроэнтерологические | Легочные | Костно-мышечно-суставные | Нервно-психические | |
| Локализация боли | Загрудинная локализация боли (ИБС) | Без особенностей | Без особенностей | Без особенностей | Без особенностей |
| Иррадиация боли | В левую половину тела, чаще в левую руку (лопатку и плечо), челюсть, шею (ИБС) | В поясницу (панкреатит) | Без особенностей | В подмышечную область (грудной радикулит) | Позади грудины (синдром гипервентиляции) |
| Начало боли | Постепенное нарастание (ИБС), максимальная интенсивность (расслоение аорты) | Без особенностей | Максимальная интенсивность (пневмоторакс) | Без особенностей | Связано с психотравмирующей ситуацией |
| Характер боли | «Сжимающая», «жгучая», «колющая» (ИБС), длительная «ноющая» (пороки сердца, кардиомиопатии) | «Кинжальная» (ЖК кровотечения) | Без особенностей | Без особенностей | Без особенностей |
| Длительность боли | От нескольких минут (15-20 при стенокардии, 30 и более при инфаркте миокарда) до нескольких суток (перикардит) | Без особенностей | Несколько дней (плевриты) | Без особенностей | Без особенностей |
| Обстоятельства, вызывающие боль | Физические нагрузки, холодная погода, эмоциональный стресс (ИБС), положение лежа на спине (перикардит), дыхание (перикардит) | Положение лежа на спине (рефлюкс-эзофагит) | Боли связаны с дыханием | Физические нагрузки, пальпация мышц по ходу межреберных промежутков, позвонков | Эмоциональный стресс |
| Обстоятельства, облегчающие боль | Прекращение физической нагрузки, прием нитроглицерина | Прием антацидов | Без особенностей | Прекращение физической нагрузки, изменение положения тела | Ликвидация стрессовых факторов |
Лечение
Терапия болевого синдрома в левой половине груди направлена как на купирование боли (симптоматическая), так и на устранение причины основного заболевания (патогенетическая).
Очень важно учитывать экстренность оказания помощи: при ургентных состояниях (острый коронарный синдром, пневмоторакс, расслоение аорты и др.) должна быть оказана неотложная помощь, при менее опасных случаях все усилия направляются на основательную диагностику.
Неотложная помощь
В домашних условиях в качестве неотложной помощи при кардиалгиях для предупреждения опасных сердечно-сосудистых осложнений рекомендуется:
- 1. Вызвать скорую помощь.
- 2. Уложить больного на спину или на бок на ровную поверхность с приподнятым головным концом.
- 3. Дать ему таблетку нитроглицерина под язык — 3 раза с интервалом 5 минут.
- 4. Дать больному разжевать таблетку аспирина.
Неотложная доврачебная и врачебная помощь при кардиалгии сердечно-сосудистого генеза (при ОКС, стенокардии, инфаркте миокарда, расслоении аорты) заключается в проведении обезболивания (чаще используются наркотические анальгетики – Морфин, Промедол), тромболизиса (Альтеплаза, Стрептокиназа), оксигенотерапии.
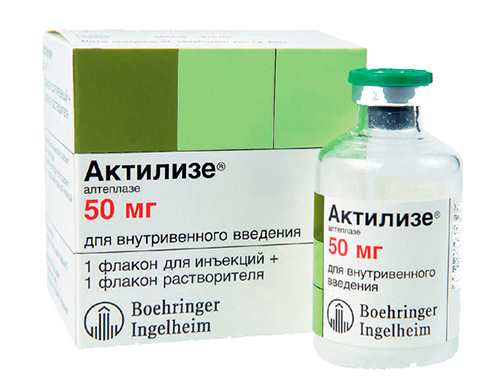
Актилизе (альтеплаза) — средство для тромболитической терапии
При оказании неотложной помощи при пневмотораксе в домашних условиях после вызова скорой помощи необходимо придать больному удобное сидячее положение, обеспечить приток свежего воздуха. При открытой форме заболевания следует наложить герметичную повязку на рану. Доврачебная и врачебная помощь заключается в проведении обезболивания, оксигенотерапии. Проводится хирургическое ушивание раны, при клапанной форме – плевральная пункция во 2-3-м межреберьях для удаления воздуха с дальнейшим оперативным вмешательством, направленным на иссечение клапанной структуры.
Тромбоэмболия легочной артерии также относится к острой сосудистой патологии, требующей проведения неотложных мер. На первом этапе лечения проводится внутривенное вливание Гепарина (10 — 15 тыс. ЕД), оксигенотерапия, обезболивание, тромболизис (Стрептокиназа, Альтеплаза и др.). Далее назначаются вазоактивные средства для снижения давления в легочной артерии (Верапамил, Эуфиллин), дезинтоксикационная терапия (бикарбонат натрия, реополиглюкин), постепенно осуществляют переход к низкомолекулярным гепаринам (Дальтепарин, Эноксипарин). При отсутствии эффекта от медикаментозного лечения переходят к хирургическому вмешательству — эмболэктомии (удалению тромба из легочной артерии) при острой ТЭЛА и перевязке магистральных вен или установке кава-фильтров в нижней полой вене при рецидивирующей форме.
Основные методы лечения кардиалгии
Основные направления терапии болей в груди:
- 1. Покой, нормализация труда и отдыха, устранение стрессовых факторов.
- 2. Психотерапия (при нервно-психической патологии).
- 3. Медикаментозное лечение.
При миокардите и перикардите терапия зависит от этиологии заболевания. При бактериальной инфекции эффективны антибиотики, при вирусном происхождении назначаются противовирусные препараты, интерферон (в первые 10-15 дней), гамма-глобулин, Т-активин. В качестве симптоматического лечения применяются нестероидные противовоспалительные средства (Аспирин, Индометацин, Ибупрофен и др.), диуретики, антиаритмические, гипотензивные медикаменты. При неэффективности подключают глюкокортикостероиды. В случае угрозы развития тампонады сердца при перикардите проводят перикардиоцентез — пункцию перикарда с последующим дренированием его полости.
Лечение синдрома Дресслера проводится в основном глюкокортикостероидами (Преднизолон, Гидрокортизол).

Терапия нейроциркуляторной дистонии подразумевает широкий профиль лечебных методик. При маловыраженных формах заболевания лечение направлено на проведение общеукрепляющих процедур (ЛФК, массаж, водные процедуры), прием успокаивающих средств (настои трав ромашки, пустырника, валерианы, шалфея, Персен, Новопассит), комплексов с магнием и витаминами группы B (Магнелис, Магнерот). В более сложных ситуациях прописывают ноотропные и сосудистые медикаменты (Глицин, Омарон, Кавинтон, Элтацин), а также психотропные препараты.
При кардионеврозе лечение в основном психотерапевтическое, в тяжелых случаях назначаются антидепрессанты. Предпочтение отдается группе СИОЗС (селективные ингибиторы обратного захвата серотонина) и СИОЗСН — Флуоксетин, Пароксетин, Иксел, Венлафаксин и др.), анксиолитические средства (Атаракс, Стрезам), малые нейролептики (Эглонил). Терапия маскированных депрессий с кардиалгиями должна заключаться в назначении антидепрессантов СИОЗС/СИОЗСН, малых нейролептиков.
При межреберной невралгии рекомендуется строгий постельный режим (покой на жесткой кровати), назначаются препараты, устраняющие основную причину вертеброгенных болей (мышечный спазм, отек): обезболивающие (Баралгин, Кеторолак), миорелаксанты (Мидокалм), витамины группы B (Мильгамма, Комбилипен) мази и пластыри с НПВС (Вольтарен, Индометацин). Эффективно назначение противорадикулитной смеси, включающей в себя: изотонический раствор хлорида натрия — 150 мл, р-р эуфиллина 2,4% — 10 мл, р-р баралгина — 5 мл, р-р дексаметазона 1 мл, Лазикс — 2 мл (внутривенные инфузии).
Фото