Некоторые заболевания сосудов ног нередко сопровождаются появлением неприятных симптомов со стороны кожных покровов. Одной из подобных патологий считается варикозный дерматит нижних конечностей, лечение которого требует комплексного подхода. Часто болезнь осложняется, что продлевает терапию и ухудшает состояние пациента. Сегодня существует множество препаратов для облегчения симптоматики.

Причины возникновения
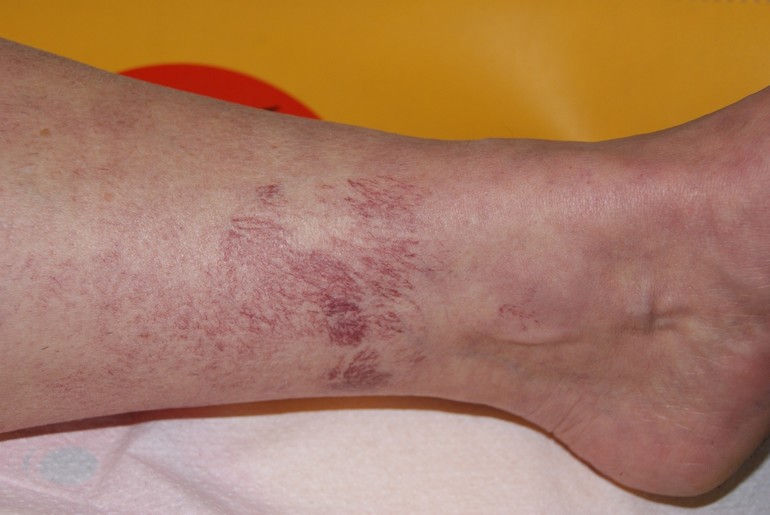
Варикозный дерматит представляет собой патологическое состояние, характеризующееся появлением зон раздражения, шелушения на нижних конечностях. Заболевание сопровождается выраженными клиническими проявлениями, имеет несколько стадий развития и часто осложняется при отсутствии терапии.
Основной причиной болезни становится варикозное расширение вен нижних конечностей. Обычно пациенты страдают хронической формой варикоза, поэтому дерматит становится осложнением и развивается постепенно.
Другой причиной может стать тромбофлебит. Чаще всего болезнь протекает одновременно с варикозом, но иногда развивается самостоятельно. Помимо этого, симптомы дерматита иногда возникают при облитерирующем эндартериите или ангиопатии, связанной с тяжелым течением сахарного диабета, травмированием нижних конечностей или тромбозом глубоких вен.
В группе риска находятся пациенты разного возраста. При варикозном расширении страдают молодые люди. Дерматит на фоне эндартериита и ангиопатии развивается чаще у больных преклонного возраста. Повышается шанс заболеть, если человек имеет лишний вес или страдает ожирением. Это связано с увеличением нагрузки на сосуды нижних конечностей.
Клиническая картина
Лечение варикозного дерматита ног несколько отличается в зависимости от стадии развития патологического процесса. Специалисты выделяют четыре степени поражения:

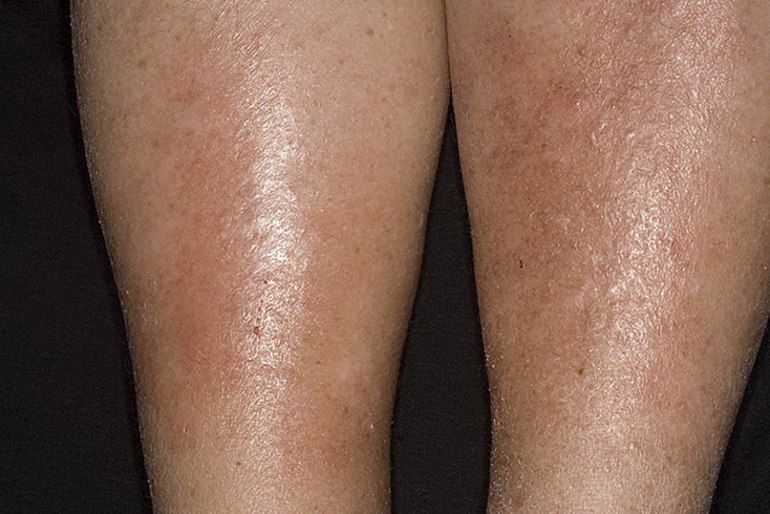
- На первой стадии в области голеней, реже на бедрах, появляются гиперемированные участки. Кожа на них шелушится, наблюдается умеренный зуд. У некоторых пациентов зуд отсутствует. Покрасневшие участки на ощупь прохладнее, чем эпидермис вокруг них. Чаще всего симптоматика обостряется в осенний период. На месте гиперемии могут появляться мелкие пузырьки, наполненные прозрачной жидкостью, но подобные признаки встречаются редко.
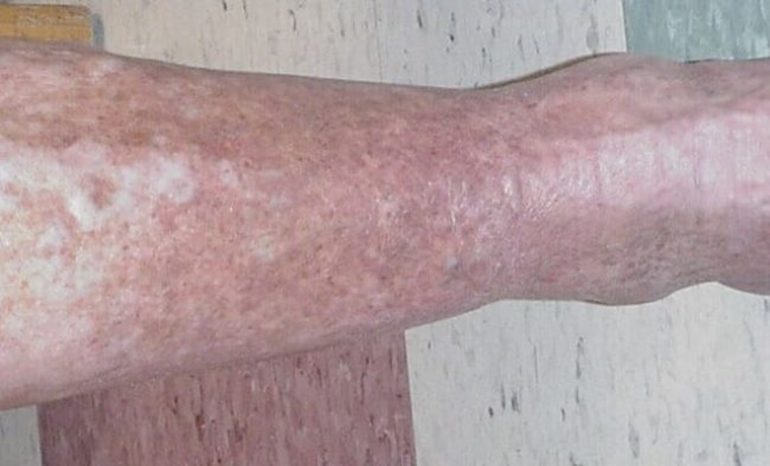
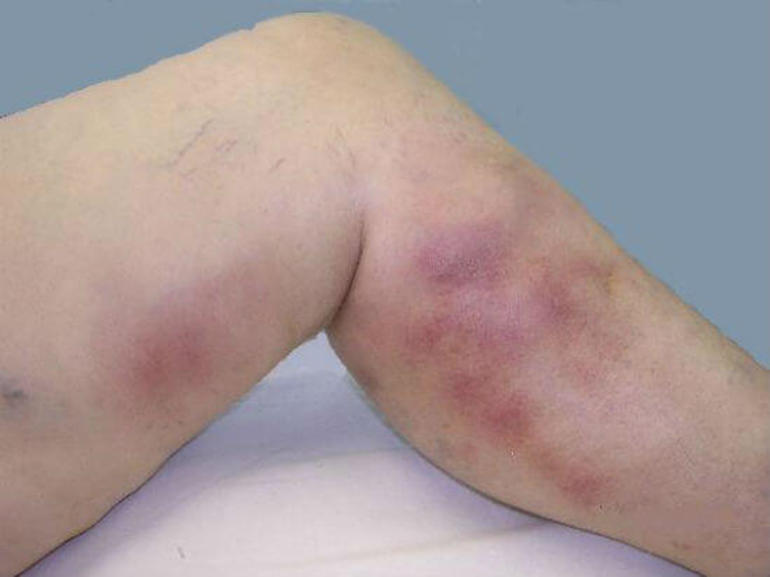
- На вторую стадию патология переходит при отсутствии терапии. Краснота распространяется на здоровые участки, а через некоторое время участки становятся бордовыми или синюшными. Больного беспокоит сильная отечность ног, особенно в вечернее время. Днем ощущается тяжесть, обувь становится тесной и неудобной. Количество пузырьков увеличивается, они лопаются, оставляя участки мокнутия, мелкие эрозии. Зуд усиливается, пациент ощущает покалывание и онемение конечностей. Иногда в области наибольшей отечности можно прощупать плотные узелки.
- Третья стадия напоминает вторую. Симптоматика усугубляется, общее состояние больного ухудшается, снижается работоспособность, часто повышается температура тела, наблюдается слабость, головная боль, ухудшение аппетита. В области голеней кожа становится плотной, горячей на ощупь, цвет изменяется на тёмно-синий. По мере прогрессирования болезни появляются трофические изменения эпидермиса.
- На четвертой стадии наиболее выраженным симптомом становится боль в области очагов поражения, сильный зуд. Другие проявления пациент почти не замечает, поскольку на коже появляются трещины и трофические язвы. Иногда они быстро подсыхают и не распространяются на обширные участки, но чаще открытые язвы длительно не заживают, причиняют сильный дискомфорт. Общая и местная гипертермия делает пациента слабым, отсутствие аппетита провоцирует истощение.

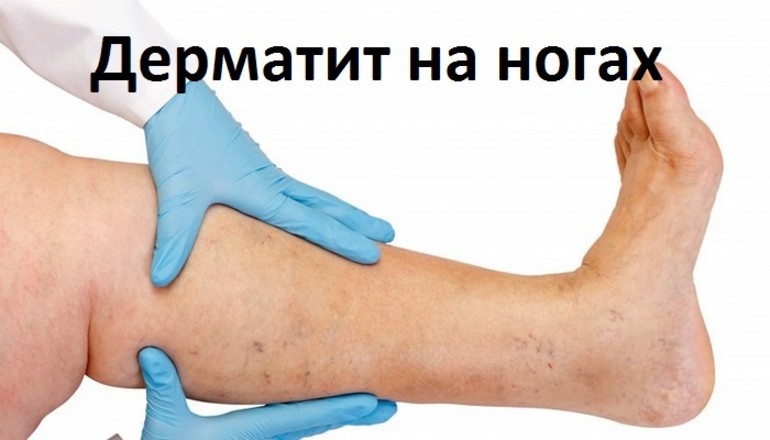
Обычно пациенты обращаются за помощью на первой или второй стадии. В запущенных случаях эффективность консервативной терапии значительно снижается.
Возможные осложнения

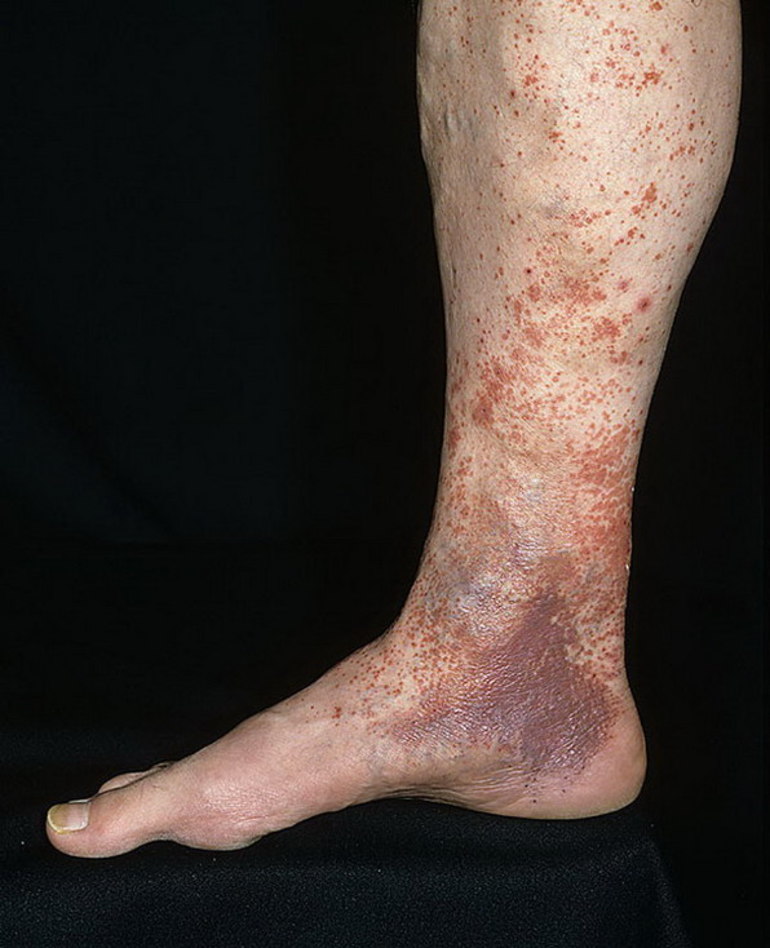
Распространенное осложнение при варикозном дерматите — присоединение инфекции и заражение крови. Это происходит из-за постоянного расчесывания области поражения. На первой стадии подобные осложнения не наблюдаются, но при образовании трофических язв риск развития заражения повышается.
Раневая поверхность постоянно контактирует с одеждой, руками, гигиеническими средствами. Заживление становится медленным, в язву проникают болезнетворные микроорганизмы. Иногда у больных с венозным дерматитом диагностируют рожистое воспаление. Возбудитель патологии быстро размножается на мокнущей поверхности.
При длительном течении патологии и отсутствии терапии язвы становятся глубокими, поражают не только кожу, но и мышечные волокна. При тщательном очищении полости раны можно увидеть костную ткань.
Методы диагностики

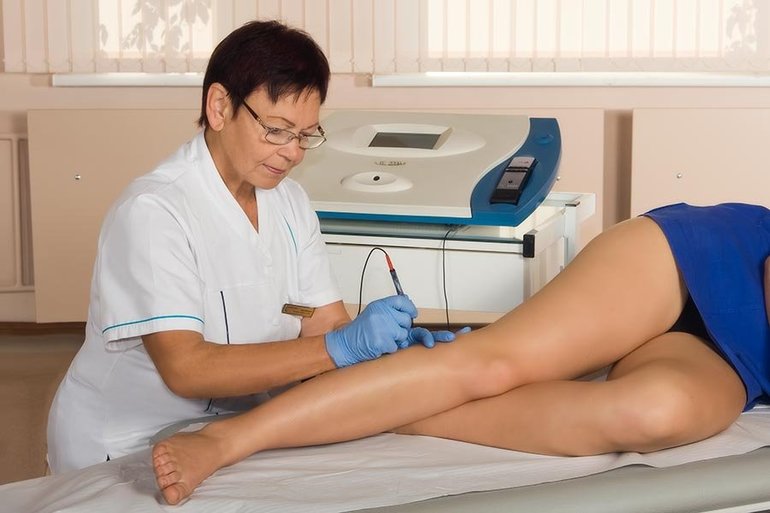
При появлении симптомов патологического состояния пациенты обычно обращаются к дерматологу, поскольку страдает кожный покров. Однако после осмотра всегда требуется консультация хирурга, так как проблема связана с патологиями сосудов. На первом приеме врач определяет степень поражения тканей и наличие осложнений.
Обязательно делается клинический и биохимический анализ крови. В результате обычно присутствуют признаки воспалительного процесса в виде повышения уровня лейкоцитов и скорости оседания эритроцитов. Далее пациент направляется на допплерографию. Суть методики заключается в исследовании скорости кровотока и определении участков, где движение крови замедляется.

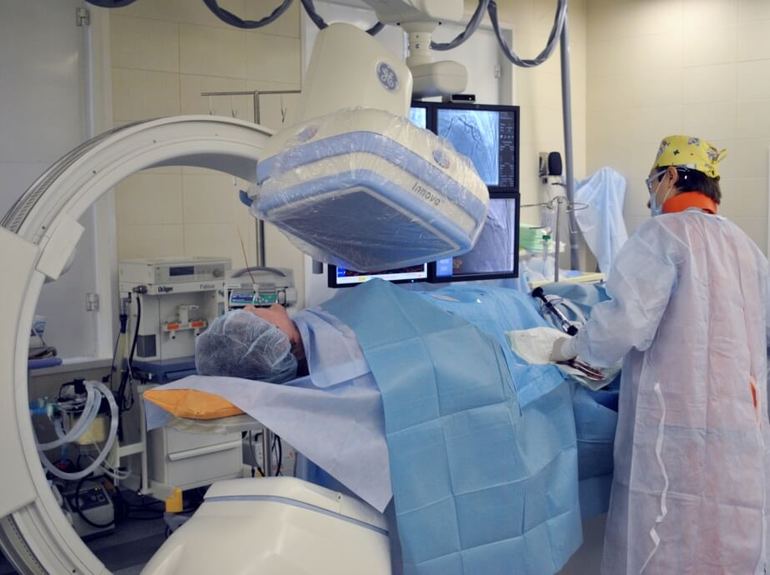
Ангиография имеет исключительное значение, поскольку позволяет полностью увидеть сосудистый рисунок и определить области поражения сосудов, места прикрепления тромбов и другие нарушения. Анализ крови на глюкозу позволяет уточнить этиологию дерматита. Помимо этого, необходим соскоб с области поражения для бактериологического посева.
Исследование позволяет выявить наличие патогенных микроорганизмов в очаге воспаления. Важно исключить инфицирование и попадание грибка в раны. После получения результатов диагностического обследования специалист может назначить наиболее эффективное лечение, которое может быть разным для каждого пациента.
Медикаментозная терапия
Для лечения венозного дерматита на ногах мази применяются чаще всего, особенно в случае, когда больной обратился на начальной стадии, на коже нет трофических язв и других осложнений. Однако в большинстве случаев требуется комплексный подход с использованием нескольких групп препаратов:

- Сосудистые средства для внутривенного капельного введения: Трентал, Пентоксифиллин, Латрен. Действие лекарств направлено на расширение сосудов и устранение застоя в венах нижних конечностях. Это позволяет снизить нагрузку на сосуды и улучшить кровоснабжение тканей. Средства используются в условиях стационара, вводятся внутривенно с помощью капельницы. Курс обычно состоит из 10 процедур. Введение проводится медленно, поскольку при быстром вливании возможно резкое снижение артериального давления.
- Препараты для укрепления сосудистой стенки, например, Аскорутин. Средство содержит аскорбиновую кислоту и рутин. Вещества позволяют улучшить состояние сосудов, предотвращают ломкость. При приеме на протяжении месяца проявления дерматита уменьшаются.
- Антигистаминные лекарства: Супрастин, Тавегил. Используются для уменьшения зуда, помогают предотвратить появление большого количества пузырей. Применяются на протяжении 10−14 дней. Дозировка определяется индивидуально.
- Венотоники в таблетках: Троксевазин, Троксерутин, Детралекс. Средства позволяют воздействовать на сосуды изнутри, улучшают кровообращение, предупреждают развитие осложнений. Принимать средства необходимо не менее 30 дней для получения стойкого терапевтического эффекта.
- Мази для улучшения состояния сосудов и предотвращения сгущения крови: Гепариновая мазь, Троксевазин, Лиотон, Троксерутин. Медикаменты позволяют воздействовать на сосудистую стенку и улучшают кровообращение, питание тканей, устраняют отечность и тяжесть.
При выраженном воспалении и отсутствии эффекта от применения растворов и мазей назначаются гормональные инъекции Дексаметазона, а также гормональные мази, например, Гидрокортизон. Подобные средства позволяют быстро снять острые симптомы, способствуют заживлению тканей.
Народные средства
Некоторые рецепты нетрадиционной медицины обладают уникальными терапевтическими свойствами и позволяют значительно облегчить состояние больного. Полностью вылечить дерматит они не смогут, но за счет воздействия на сосуды уменьшат его проявления. Наиболее эффективными средствами считаются следующие:


- Настойка на основе конского каштана — наиболее популярное натуральное лекарство, обладающее противовоспалительным свойством и предупреждающее тромбоз поверхностных и глубоких вен. Приготовить состав просто: измельчить 50 г каштанов без кожуры, поместить в емкость из стекла, добавить 500 мл водки или спирта, оставить с целью настаивания на 10 дней. Готовое средство профильтровать и принимать трижды в сутки по 10 капель. Длительность курса — 21 день.
- Капустный лист также часто используется при патологиях кожи, особенно в области голеней. Вещества, содержащиеся в свежих листьях, оказывают выраженное терапевтическое воздействие, быстро снимают воспаление, ускоряют процесс регенерации тканей. Из листьев необходимо делать компрессы: надрезать несколько листьев, приложить к области воспаления, зафиксировать бинтом и оставить на всю ночь. Повторять ежедневно до устранения острых симптомов.
- Компресс из сырого картофеля эффективен даже при запущенном венозном дерматите с образованием мелких язв и эрозий. Необходимо измельчить несколько картофелин, распределить на марле или ткани, приложить к очагу воспаления, зафиксировать бинтом и оставить на 2 часа. Повторять ежедневно на протяжении 2 недель.
- Алоэ обладает уникальными противовоспалительными и антисептическими свойствами. Даже на поздней стадии растение помогает ослабить симптоматику и улучшить состояние пациента. Из сока алоэ необходимо делать компрессы. Следует измельчить несколько листьев, отжать сок, смочить марлю и приложить к области воспаления, зафиксировать пленкой или целлофаном, оставить на 1 час. После 10 дней регулярных процедур будет заметен результат. Уменьшатся зуд и отечность тканей, ускорится заживление.
Любое из средств разрешается использовать только после предварительной консультации специалиста. Важно помнить, что подобные лекарства не смогут заменить стандартную медикаментозную терапию.
Меры профилактики

Предотвратить развитие патологии не так просто, особенно при наличии наследственной предрасположенности к подобным заболеваниям. Но соблюдение простых правил позволит минимизировать риск. Женщинам рекомендуется отказаться от постоянного ношения высоких каблуков, тесной и неудобной обуви, которая нарушает ток крови в конечностях.
Помимо этого, следует регулярно устраивать разминку, если профессиональная деятельность связана с длительным пребыванием в одной позе. Сбалансированный рацион позволит сосудам получать все необходимые питательные компоненты, сохранить эластичность и крепость. Рекомендуется включить в рацион свежие фрукты, овощи, зелень, морепродукты, пить не менее 2 литров воды в сутки. Следует также обеспечить телу регулярные физические нагрузки, которые помогут улучшить кровообращение и предотвратить сгущение крови.
При появлении симптомов патологии специалисты настоятельно рекомендуют использовать компрессионные чулки, которые выполняют роль корсета для сосудов и предотвращают прогрессирование заболевания. Соблюдение рекомендаций позволит исключить вероятность развития осложнений.