Этиология пароксизмальной тахикардии полностью не изучена. Приступы заболевания начинаются и заканчиваются внезапно. При этом сильно увеличивается частота сердечных сокращений. Основное лечение этой патологии заключается в блокаде приступов.
Пароксизмальная тахикардия в половине случаев не несет каких-либо анатомических изменений в сердце. Приступы могут возникать и у совершенно здоровых людей в случае перенесенных сильных стрессов или тяжелых физических нагрузок.
Причины пароксизмальной тахикардии
Пароксизмальная синусовая тахикардия — патологическое состояние, характеризующееся приступообразными сбоями сердечного ритма (пароксизмами). Это заболевание связано с повышенной возбудимостью вегетативной нервной системы и сердечной мышцы и может развиваться как у взрослых, так и у детей.
Пароксизм — приступ аритмии. Длительность пароксизмов различна — от нескольких секунд до нескольких дней. Характерно внезапное начало и окончание приступов.
Код заболевания по МКБ-10 — I47. При наличии тяжелых и частых приступов тахикардии молодые люди могут быть отстранены от службы в армии, однако окончательное решение о годности призывника остается за комиссией.
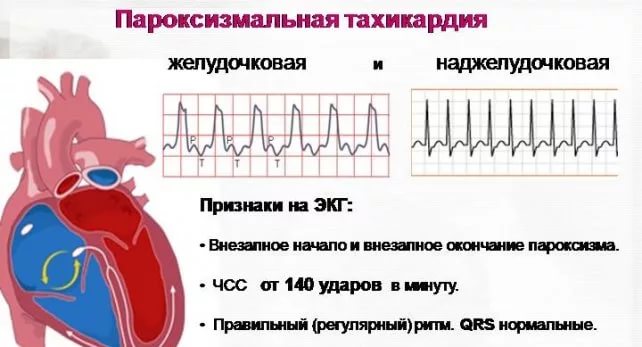
Классификация
Пароксизмальная тахикардия подразделяется на несколько видов.
Формы заболевания по месту локализации:
- предсердная;
- предсердно-желудочковая;
- желудочковая;
- наджелудочковая (объединение предсердной и предсердно-желудочкой пароксизмальной тахикардии).
По характеру протекания:
- острая;
- постоянно возвратная;
- непрерывно рецидивирующая.
По механизму развития:
- реципрокная (круговая циркуляция возбуждения);
- очаговая (один очаг эктопического ритма);
- многоочаговая (несколько очагов эктопического ритма).
Причины возникновения и развития
Причинами развития наджелудочковой пароксизмальной тахикардии являются:
- Присутствие дополнительных каналов проведения импульса. Данный фактор врожденный, но проявиться может в любом возрасте.
- Токсическое воздействие сердечных гликозидов (препаратов, направленных на лечение сердечной недостаточности различной этиологии ) — Строфантина, Дигоксина, Коргликона. В некоторых случаях могут влиять лекарства от аритмии (Пропафенон, Хинидин).
- Заболевания, возникающие из-за расстройства нервной системы — неврастения, невроз, стрессы.
- Прием наркотических веществ и алкоголя.
- Переизбыток кардиотропных гормонов в организме. Возникает при гиперфункции некоторых органов (щитовидной железы, надпочечников).
- Заболевания других органов (почечная и печеночная недостаточность, гастрит, язва желудка, холецистит и прочие).
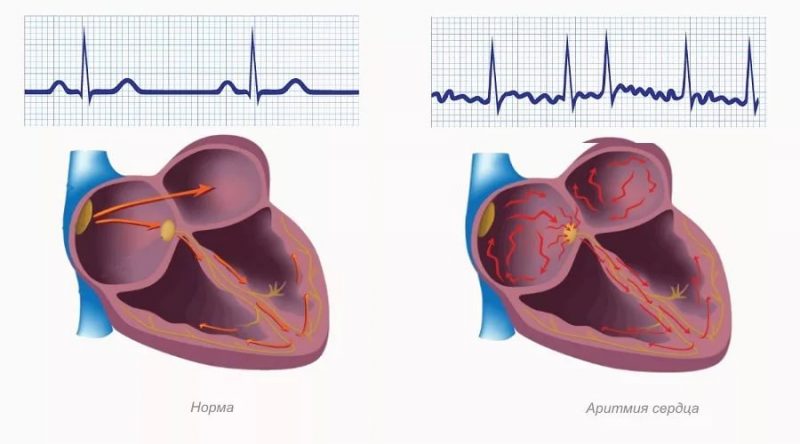
Факторы, провоцирующие возникновение желудочковой тахикардии:
- Органические поражения сердца. Это наиболее распространенная причина заболевания.
- Ишемическая болезнь сердца. В особенности влияет на развитие желудочковой тахикардии перенесенный инфаркт миокарда, после которого формируется рубцовое замещение мышечной ткани (постинфарктный кардиорубец).
- Воспаления сердечной мышцы (миокардиты), вызвавшие кардиосклероз (патология, при которой клетки мышцы сердца заменяются рубцовой тканью).
- Сбои обменных процессов в клетках сердечной мышцы с последующим развитием в ней структурных изменений (кардиомиопатии, миокардиодистрофии).
- Врожденные пороки сердца.
- Синдром Бругарда. Развивается в результате генетической мутации белков, отвечающих за перемещение натрия внутрь и наружу из клетки миокарда. Это вызывает нарушения в проведении и сократимости импульса по сердечным клеткам (данное заболевание способно провоцировать сбои ритма, опасные для жизни).
Причинами возникновения патологии являются:
- значительные стрессы и эмоциональные перегрузки;
- наличие вредных привычек (употребление алкоголя, курение);
- гипертонический криз;
- прием лекарств (антиаритмик или сердечный гликозид).
Признаки пароксизмальной тахикардии
Симптомы пароксизмальной тахикардии:
- Неожиданное начало приступа. Больной четко ощущает момент значительного учащения сердечного ритма.
- Чувство резкого толчка в сердечной области за грудиной, которое перерастает в усиленное и учащенное сердцебиение. При этом ритм не сбивается, изменения затрагивают только частоту.
- Внезапное головокружение.
- Шум в ушах.
- Сжимающие болевые ощущения в области сердца.
- Повышенная потливость.
- Тошнота и рвота.
- Возможное повышение температуры.
- Метеоризм.
- Гемипарез (частичный паралич мышц).
- Афазия (нарушения речи).
- Частое выделение мочи, которая при этом имеет низкую плотность (может наблюдаться некоторое время после приступа).
- Чувство слабости, обмороки, понижение артериального давления. Такие признаки возникают, если приступ тахикардии затянулся.

Приступы тахикардии тяжелее переносятся людьми, имеющими какие-либо иные болезни сердечно-сосудистой системы.
Диагностика заболевания
Подозрения на пароксизмальную тахикардию появляются в случае внезапного ухудшения самочувствия и неожиданного возвращения к обычному состоянию. Диагностика заболевания включает:
- Измерение частоты сердечных сокращений(ЧСС ) в момент приступа. При желудочковой форме ЧСС не превышает 180 ударов в минуту. В случае развития наджелудочковой пароксизмальной тахикардии ЧСС находится в пределах 220-250 ударов.
- ЭКГ. По результатам данной процедуры происходит определение заболевания по изменению полярности и формы предсердного зубца Р. Расположение этого зубца меняется относительно QRS-комплекса (комплекс желудочков, регистрируемый в момент их возбуждения). При наличии наджелудочковой формы болезни зубец Р находится непосредственно перед QRS-комплексом. Желудочковая тахикардия приводит к деформации QRS, сам зубец остается неизменным.
- Суточное мониторирование ЭКГ (холтеровское мониторирование). Это изучение сердечного ритма в различных жизненных ситуациях, более длительное по времени. Для проведения данной процедуры пациенту крепят на грудь при помощи специального ремня приспособления для ЭКГ. Находиться на теле больного они будут в течение суток.
- Эндокардиальная ЭКГ. Внедрение внутрь сердца электрода.
- МРТ и УЗИ сердца. Они проводятся для исключения различных сердечных патологий.
Терапия пароксизмальной тахикардии
Патогенез заболевания полностью не изучен, поэтому лечение направлено в основном на блокировку пароксизмов. Лечебные процедуры и лекарственные препараты подбираются индивидуально в зависимости от:
- вида тахикардии;
- причины развития болезни;
- длительности и частоты появления приступов;
- наличия или отсутствия осложнений;
- уровня развития сердечной недостаточности.
При возникновении приступа желудочковой формы и в случае острой сердечной недостаточности больного необходимо срочно госпитализировать.
Частота приступов, не превышающая трех раз в месяц, требует плановой госпитализации для дополнительного обследования, выявления возможности смены лекарств и хирургического вмешательства.

Первая помощь при приступе
При возникновении приступа необходимо оказание неотложной медицинской помощи. Приемы помощи в момент приступа включают в себя способы воздействия на частоту сердечных сокращений.
- Натуживание. Нужно предложить больному сильно натужиться.
- Дыхательные техники. Пострадавшему необходимо как можно глубже вдохнуть и постараться задержать дыхание. После чего нужно резко выдохнуть при закрытых ноздрях и ротовой полости.
- Надавливание на глазные яблоки. Легкое давление на внутренние уголки глаз в течение двух минут.
- Вызов рвоты путем раздражения корня языка.
- Нажатие на сонную артерию на шее.
Первая помощь должна оказываться специалистом, который вводит антиаритмический препарат в случае отсутствия реакции на механические способы воздействия на ЧСС.
Медикаментозное и хирургическое лечение
Лечение пароксизмальной тахикардии включает:
- 1. Противорецидивное лечение противоаритмическими средствами (Дизопирамид, Этацизин, Верапамил, Бисульфат хинидина, Морацизин, Амиодарон).
- 2. Терапию, направленную на сокращение частоты и длительности приступов сердечными гликозидами (Дигоксин, Ланатозид).
- 3. Терапию лекарственными препаратами для снижения вероятности развития осложнений (β-адреноблокаторы: Конкор, Бисопролол, Метопролол, Пропранолол)
- 4. Хирургическое вмешательство. Решение об операции принимают, когда нет результатов от консервативного лечения или существует угроза жизни пациента.
Цель операции — стимуляция сокращений сердца в нормальном ритме. Для лечения используют воздействие электрическими импульсами, радиочастотами, лазером, холодной температурой на очаг патологии. Иной вариант оперативного лечения — внедрение кардиостимулятора или электрического дефибриллятора. Такие приборы способны купировать сбои сердечного ритма с помощью электрических импульсов и устанавливать нормальную частоту сердечных сокращений.

Методы народной медицины
Существует немало сборов лекарственных трав и иных способов лечения тахикардии народными средствами, направленных на поддержание нормальной работы сердца и профилактику возникновения приступов.
- Настой сушеницы топяной. Одну столовую ложку высушенной травы растения заливают стаканом кипятка, остужают и затем процеживают. Пьют по половине стакана до четырех раз в день.
- Настой зверобоя продырявленного. Готовят способом, аналогичным приготовлению настоя сушеницы. Пьют три-четыре раза в день по половине стакана.
- Спиртовая настойка плодов боярышника. Тщательно измельчают высушенные плоды растения, сто граммов полученного порошка засыпают в темную посуду и заливают литром 70% спирта. Настаивают несколько дней, после чего процеживают. Принимают трижды в день перед едой по 40-50 капель.
Любая из форм пароксизмальной тахикардии несет в себе реальную опасность для здоровья и жизни человека. Своевременная диагностика, лечение средствами современной медицины и выполнение клинических рекомендаций помогут минимизировать возникновение приступов.
Видео Фото




