
Нейроциркуляторная дистония (вегето-сосудистая дистония, нейроциркуляторная астения, соматоформная дисфункция вегетативной нервной системы) – полифакторное структурно-функциональное заболевание, которое проявляется многочисленными респираторными, сердечно-сосудистыми и вегетативными расстройствами, астенизацией (слабостью, усталостью), плохой переносимостью физических нагрузок и стрессовых ситуаций. Заболевание не приводит к развитию сердечной недостаточности и кардиомегалии, а также характеризуется благоприятным прогнозом и доброкачественным течением.
В общей структуре заболеваний сердечно-сосудистой системы (ССС) у взрослых нейроциркуляторная или вегетососудистая дистония (НЦД, ВСД) составляет 12-35%, а у детей (подростков) – 75 %. Болеют чаще в молодом и зрелом возрасте (15-40 лет), преимущественно женщины.
Почему развивается?
На сегодняшний день точная причина этого состояния до конца не установлена. Известны только предрасполагающие и вызывающие (триггеры) факторы НЦД, представленные в таблице ниже.
| Предрасполагающие факторы | Вызывающие факторы |
| Наследственно-конституциональные особенности организма (чрезмерная реактивность или функциональная недостаточность структур головного мозга, которые регулируют деятельность вегетативной нервной системы ) | Психогенные: хронические (реже острые ) нервно-эмоциональные стрессы, ятрогении, депрессии, неблагоприятные социально-экономические условия |
| Психологические особенности личности и характера (эгоцентризм, эгоизм) | Химические и физические воздействия: травмы, переутомление, термические факторы, ионизирующая радиация, вибрация, хроническая интоксикация и др. |
| Периоды гормональной перестройки организма (аборт, дизовариальные расстройства,беременность, сексуальные расстройства, климактерический период) | Инфекции: острые и рецидивирующие респираторные заболевания, хроническая инфекция верхних дыхательных путей, хронический тонзиллит |
Взаимодействие всех этих факторов приводит к нарушению нейрогормонально-метаболической регуляции разных систем организма на уровне коры головного мозга, лимбической области и гипоталамуса. Ведущим при этом является поражение структур гипоталамуса, которые осуществляют координаторно-интегративную роль. Нарушения регуляции проявляются в виде нарушений работы образований вегетативной нервной системы, которые ответственны за функции внутренних органов. В результате сложных процессов происходит расстройство метаболизма и развитие дистрофических изменений, предопределяющих различные клинические проявления, среди которых всегда присутствуют две группы симптомов – вегетативные расстройства и психоэмоциональные нарушения, степень выраженности которых индивидуальна.
На изображении представлена структура вегетативной нервной системы и продемонстрировано ее влияние на внутренние органы.
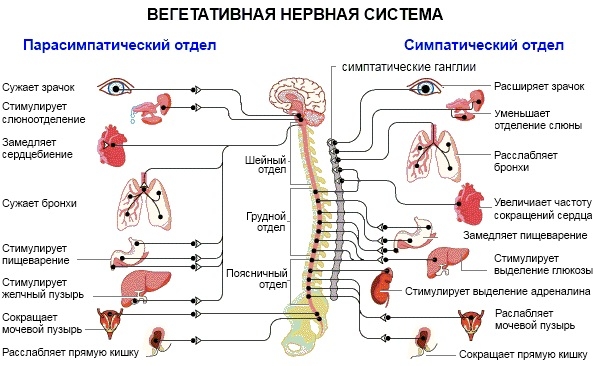
Классификация
Вегетососудистая дистония классифицируется по разным критериям. Классификация, которую используют доктора в своей практике, представлена в таблице ниже.
| Этиологические формы | Клинические симптомы | Степень тяжести |
| Эссенциальная (конституционально-наследственная) | Кардиалгический (боли в области сердца )
Тахикардиальный (увеличение частоты сердечных сокращений) Гипертонический (увеличение артериального давления) Гипотонический (снижение артериального давления) Нарушения работы периферических сосудов Вегетативные кризы Респираторный (дыхательные расстройства) Астенический Миокардиодистрофия (поражение сердечной мышцы) |
Легкая
Средняя Тяжелая |
| Психогенная (невротическая) | ||
| Инфекционно-токсическая | ||
| Связанная с физическим напряжением | ||
| Обусловленная физическими и профессиональными факторами | ||
| Смешанная |
Клинические проявления и диагностика
Клинические проявления болезни чрезвычайно разнообразны, выраженность симптомов вариабельна, в ряде случаев признаки аналогичны другим заболеваниям ССС.
Существуют отечественные диагностические критерии НЦД, которые включают в себя основные и дополнительные признаки. По сумме наличия у пациента тех или иных симптомов можно выставить диагноз ВСД (НЦД). Диагностические критерии представлены в таблице ниже.
| Основные признаки | Дополнительные признаки |
| Своеобразные кардиалгии, которые характерны только невротическим состояниям или НЦД | Сердечные жалобы и симптомы – увеличение артериального давления, экстрасистолия, тахикардия, брадикардия |
| Характерные дыхательные расстройства в виде чувства «кислородного голода », «неполноценности вдоха », «тоскливых вздохов» | Вегетативно-сосудистые симптомы – головные и мышечные боли, головокружение, гипералгезии, вегетативно-сосудистые кризы, температурные асимметрии, повышение температуры до 38 градусов |
| Чрезвычайная лабильность артериального давления и пульса, проявляющиеся спонтанно или в виде неадекватной реакции на физическую нагрузку, эмоциональные факторы, при форсированном дыхании или в ортостазе (вертикальном положении тела) | Психоэмоциональные расстройства – беспокойства,чувство тревоги, раздражительности, кардиофобия, нарушения сна |
| Характерные изменения, преимущественно в правых грудных отведениях, конечной части желудочкового комплекса ЭКГ в виде слабо отрицательных зубцов Т, наслоения волны U на зубец Т, деформации зубца Т, а также синдрома ранней реполяризации желудочков. Эти изменения ЭКГ отмечаются у 1/3 пациентов с НЦД | Астенический синдром – утомляемость, слабость, плохая переносимость физических нагрузок, снижение толерантности к физической нагрузке и низкое максимальное потребление кислорода |
| Характерная лабильность сегмента ST и зубца Т в процессе выполнения ортостатической и гипервентиляционной проб, что выражается временным снижением сегмента ST и инверсией зубца Т. При наличии исходно отрицательных зубцов Т характерна временная нормализация их во время велоэргометрии, при пробе с бета-адреноблокаторами или хлоридом калия | Доброкачественность течения без признаков формирования грубой органической патологии ССС, психических и неврологических расстройств |
Диагноз считается достоверным при наличии двух и более основных и не менее двух дополнительных признаков.
В ыделяют некоторые типы кардиалгии при ВСД:
- 1. Простая (классическая) кардиалгия — ноющая или щемящая боль в прекардиальной или верхушечной области умеренной интенсивности, чаще длительностью в несколько часов. Боль может сопровождаться «проколами», иногда ощущением слабости, нехватки воздуха. Этот вид кардиалгии встречается у 95% пациентов с НЦД.
- 2. Ангионевротическая кардиалгия – приступообразная, относительно кратковременная, нередко часто повторяющаяся на протяжении суток давящая или сжимающая боль разной локализации, в том числе и за грудиной, проходящая самостоятельно. Боль обычно сопровождается изменениями на ЭКГ в момент приступа. Эта кардиалгия встречается у 25% пациентов с НЦД.
- 3. Приступообразная затяжная кардиалгия (кардиалгия вегетативного криза ) – сильная ноющая или давящая боль, не устраняется нитроглицерином, сопровождается страхом и бурными вегетативными реакциями (потливостью, дрожью, тахикардией, одышкой, повышением артериального давления). Боль устраняется седативными средствами и бета-адреноблокаторами. Встречается при тяжелом течении НЦД у 30% пациентов.
- 4. Симптоматическая кардиалгия – ощущение жжения или жгучая боль в области сердца, сопровождается почти всегда усилением боли при прощупывании. Чаще всего встречается после затяжной кардиалгии у 19% пациентов с НЦД.
- 5. Псевдостенокардия напряжения – сжимающая, ноющая или давящая боль за грудиной или в области сердца, без четкой связи с физической нагрузкой. Боль не заставляет пациента останавливаться, не сопровождается типичными ишемическими изменениями на ЭКГ в момент приступа.
При диагностике НЦД можно воспользоваться критериями Нью-Йоркской кардиологической ассоциации, которые объединены в четыре группы симптомов:
- респираторные (дыхательные) жалобы, такие как «дыхание со вздохами», неспособность сделать глубокий вдох или неудовлетворенность вдохом, ощущение одышки;
- сердцебиение, боли или неприятные ощущения (дискомфорт) в области сердца;
- повышенная нервная возбудимость, головокружение, обмороки, дискомфорт в толпе;
- немотивированная слабость, повышенная утомляемость или ограничение активности.
Диагноз НЦД достоверен при сочетании респираторных жалоб, то есть одного из симптомов первой группы, с двумя или более симптомами из последующих трех групп.
Тяжесть течения обычно определяется выраженностью астенического и тахикардиального синдромов, наличием кардиофобии, вегетативно-сосудистых пароксизмов и других психоэмоциональных расстройств.
Выделяют три степени тяжести НЦД. Ими являются следующие:
- 1. Легкая степень – умеренный болевой кардиальный синдром возникает лишь на значительные психоэмоциональные или физические нагрузки, тахикардия (до 100 в минуту). Трудоспособность сохранена. Слабо выражены респираторные нарушения. Вегетативные пароксизмы отсутствуют. Незначительно изменена ЭКГ. Необходимость в лекарственной терапии отсутствует.
- 2. Средняя степень – стойкий болевой синдром, тахикардия (110–120 в минуту), возможны сосудистые кризы, множественность симптомов. Трудоспособность может быть временно утрачена.
- 3. Тяжелая степень – упорный болевой синдром, тахикардия (до 135-150 в минуту), частые вегетативно-сосудистые кризы, психоневрологические и дыхательные расстройства. Множественность и стойкость клинических симптомов. Возникает потребность в стационарном лечении. Трудоспособность временно утрачена.
Дифференцировать диагноз НЦД приходится с ишемической болезнью сердца, миокардитом, артериальной гипертензией, тиреотоксикозом.
Вегетативно-сосудистые пароксизмы
Особенностью течения НЦД является вегетативно-сосудистые пароксизмы (кризы), которые наблюдаются у 64% пациентов. Различают три типа вегетативных кризов: симпатоадреналовый, вагоинсулярный и смешанный.
Симпатоадреналовый криз (в современной англоязычной литературе «паническая атака») развивается на фоне психоэмоционального перенапряжения, переутомления, изменения погодных условий, у женщин часто в предменструальный период и проявляется ощущением пульсации в голове, перебоями в работе сердца, сердцебиением, сильными головными болями, онемением и дрожанием конечностей, ознобоподобным тремором, нехватки воздуха, тревоги, тоски, страха, приближения смерти. Повышаются температура тела, артериальное давление, количество лейкоцитов и глюкозы в крови. Обычно продолжительность приступа составляет 1,5-2 часа, после окончания криза отмечается полиурия (выделение большого количества мочи низкой плотности ), астения.
Вагоинсулярный (парасимпатический) криз сопровождается заторможенностью, выраженным головокружением, общей слабостью, потливостью, ощущением замирания и перебоев в работе сердца, затруднением дыхания, ощущением нехватки воздуха, проваливания, возможны боли в животе, метеоризм, усиление перистальтики. Отмечается тахикардия, снижение АД, выраженная послекризовая астения. Продолжается приступ до 3-4 часов.
Смешанные кризы сочетают одновременно симптомы вагоинсулярного и симпатоадреналового кризов.
Кризы по тяжести течения разделяются на определенные группы:
- легкий криз – с преимущественной моносимптоматикой, выраженными вегетативными нарушениями продолжительностью 10-15 минут;
- криз средней тяжести – с полисимптоматикой, выраженными вегетативными нарушениями от 15-20 минут до 1 часа, выраженная послекризовая астения в течение 24-36 часов;
- тяжелый криз – полисимптомный криз с тяжелыми вегетативными расстройствами, судорогами, гиперкинезами продолжительностью более 1 часа, послекризовая астения длится несколько дней.
После перенесенного криза астения проявляется следующими симптомами: потливость, головная боль, ощущение слабости и тревоги, боль в области сердца, головокружение, повышенная утомляемостью при умственной и физической работе.
Лечение
Проводится обычно амбулаторное лечение у терапевта при консультативном участии кардиолога, невролога, психотерапевта и других специалистов. Госпитализация необходима при наличии вегетативно-сосудистых кризов, в случаях прогрессирующего тяжелого течения, а также при необходимости более детального обследования для уточнения диагноза.
Терапия предусматривает:
- устранение стрессовых влияний и профессиональных воздействий, ликвидацию хронических очагов инфекции, коррекцию гормональных нарушений и т. д.;
- здоровый образ жизни (благоприятный режим профессиональной деятельности и отдыха, достаточная продолжительность сна, рациональное питание, оптимальная физическая активность, ЛФК с чередованием динамических и статических нагрузок, закаливающие процедуры и т. д.);
- психотерапию (рациональная психотерапия, аутогенные тренировки, психоанализ, гипнотерапия, нервно-мышечная релаксация по Джекобсону и др.);
- использование физиотерапевтических методов лечения (бальнеотерапия, электросон, магнитотерапия, электроаналгезия и др.) и рефлексотерапии;
- санаторно-курортное лечение в любое время года в местных санаториях общего типа или кардиологического профиля, на горных курортах на высоте 800-1000 метров над уровнем моря, а также в нежаркое время года на курортах, например, южного берега Крыма.
Какие используются лекарства
Всем пациентам показано назначение седативных средств, оказывающих регулирующее влияние на основные функции центральной нервной системы. Наиболее часто применяются:
- Валериана (корень и корневище) в виде настоя, спиртовой настойки, экстракта в виде драже;
- Боярышник (плоды) — жидкий экстракт или настойка;
- Пустырник (трава пустырника) в виде настоя; спиртовой настойки;
- спиртовая настойка Пиона.
Могут использоваться различные успокоительные (седативные) сборы лекарственных трав (имеются в аптеках), стойкий положительный эффект при этом достигается лишь в случаях регулярного и длительного приема (в течение 6-8 мес. по 1/2 стакана утром и вечером).
Комбинированные препараты «Капли Зеленина», Валокормид, а также так называемые «вегетативные корректоры» (Беллоид, Беллатаминал, Белласпон и др.) рекомендуются пациентам с преобладанием тонуса блуждающего нерва, сопровождающего брадикардией. Комбинированный препарат Корвалол (Валокордин), оказывающий седативное, спазмолитическое и слабое снотворное действие. Также назначается при тахикардии.
Более выраженное успокаивающее действие, чем седативные средства, оказывают другие психотропные препараты: транквилизаторы, нейролептики, антидепрессанты. Безусловными показаниями к их назначению являются: выраженная невротическая симптоматика с длительным анамнезом, симпатоадреналовые кризы, возникновение бурной симптоматики НЦД в результате острого психического стресса.
Транквилизаторы или анксиолитики в разной степени обладают анксиолитическим (противотревожным), гипнотическим, миорелаксирующим и противосудорожным свойствами. При НЦД наиболее часто из них применяются препараты бензодиазепинового ряда (бензодиазепины), при этом учитываются различия в спектре действия конкретного препарата.
При выраженном тревожном состоянии (страх, тревога, беспокойство, внутренняя напряженность) назначаются препараты, обладающие в большей степени анксиолитическим действием:
- диазепам (Седуксен, Сибазон, Реланиум) в таблетках внутрь или внутримышечно, внутривенно при кризах;
- хлордиазепоксид (Элениум, Либриум, Хлозепид), оксазепам (Тазепам, Нозепам), феназепам внутрь или внутримышечно, внутривенно;
- лоразепам (Лорафен, Мерлит), алпрозалам (Золдак, Ксанакс, Неурол, Фронтин).
Все эти препараты оказывают в той или иной степени седативное действие и способствуют наступлению сна. Но наиболее отчетливый седативно-гипнотический эффект наблюдается у нитразепама (Радедорм, Эуноктин), алпразолама, триазолама (Хальцион), эстазолама, Реладорма (диазепам + уиклобарбитал кальция). Умеренное седативное действие, не вызывая сонливости, оказывают мебикар (Адаптол), триоксазин (Триметозин), медазепам (Рудотель, Мезапам), тофизопам (Грандоксин), фенибут (Афобазол), которые не влияют негативно на работоспособность и являются так называемыми «дневными» транквилизаторами.
Из производных бензодиазепина наибольшим противосудорожным действием обладают клоназепам (Антелепсин), феназепам, Сибазон и нитразепам в общепринятых дозах.
Для достижения оптимального эффекта транквилизаторы следует принимать в течение 4-12 месяцев и более (доза уменьшается на 1/3 через 1-2 месяца приема, а через 3-4 месяца – до 25-30% от максимально терапевтической дозы).
Недостаточный эффект и непереносимость транквилизаторов являются основаниями для применения нейролептиков. Обычно используются «мягкие» нейролептики: френолон и алимемазин (Терален), а также тиоридазин (Сонопакс, Меллерил), которые усиливают действие снотворных и других успокаивающих (седативных) средств. Терапевтический эффект этих лекарств наступает на 3-5-е сутки.
Из антидепрессантов наиболее часто применяются амитриптилин, который можно комбинировать с Сибазоном. Поддерживающая терапия амитриптилином продолжается до 12 месяцев с постепенным снижением дозы (на 25 мг каждые 2 месяца).
При современном понимании НЦД патогенетической (направленной на исправление нарушенных функций органов) терапии наиболее соответствует использование бета-адреноблокаторов. Безусловными показаниями к назначению бета-адреноблокаторов являются:
- тахикардиальный синдром с ЧСС 90 ударов в минуту и более в покое и ее неадекватным возрастанием до 120 ударов в минуту и более в ортостазе, а также при минимальных нагрузках;
- частые вегетососудистые пароксизмы, которые не склонны к спонтанному исчезновению.
К относительным показаниям относятся:
- пароксизмальные болевые синдромы;
- склонность к тахикардии и увеличению артериального давления;
- экстрасистолия или пароксизмы суправентрикулярной тахикардии и мерцательной аритмии;
- низкая толерантность к физической нагрузке в сочетании со склонностью к тахикардии и повышению артериального давления;
- «дистрофические» изменения ЭКГ в виде сглаженных или отрицательных зубцов Т с положительной ЭКГ-пробой на бета-адреноблокаторы;
- выраженная лабильность артериального давления с тенденцией как к небольшому его повышению, так и к обморокам.
Обычно назначаются пропранолол (Анаприлин, Индерал, Обзидан ), окспренолол (Корданум). Курс терапии бета-адреноблокаторами составляет от 2 недель до 6 месяцев, в среднем 1-2 месяца.
При кардиалгиях, имеющих некоторые черты ангинозных болей, а также для устранения и предупреждения суправентрикулярных нарушений ритма (непароксизмальной и пароксизмальной тахикардии, экстрасистолии) можно назначать верапамил или дилтиазем.
При НЦД с гипотоническим синдромом (снижением артериального давления), ортостатической (постуральной) гипотонией, а также после проведения курсового лечения транквилизаторами со стимулирующим компонентом действия рекомендуются адаптогены растительного происхождения (настойки заманихи, женьшеня, китайского лимонника, левзеи, элеутерококка, аралии маньчжурской, радиолы розовой, пиона и др.), препараты кофеина (кофетамин, кофеин-бензоат натрия) или мидодрин (Гутрон).
Для улучшения обменных процессов в сердечной мышце и лечения миокардиодистрофии назначаются витамины А, группы В, С, Е, Р, РР или поливитаминные препараты (Аэровит, Декамевит, Ундевит, Центрум и др.), триметазидин (Предуктал), милдронат, препараты калия и магния (Аспаркам, Панангин) курсами 2-3 раза в год.
Для купирования симпатоадреналовых кризов используется внутривенное введение раствора Обзидана или внутривенное (внутримышечное) введение седуксена или Сибазона. Могут применяться внутримышечно или внутривенно оксибутират натрия, дроперидол или галоперидол. При наличии симпатоадреналовых кризов и выраженной тенденции к гипертензии показано назначение альфа-адреноблокаторов, в частности, пророксана (Пирроксан), а для купирования криза — подкожно или внутримышечно.
В отдельных случаях при кризовом течении НЦД целесообразно сочетанное применение бета-адреноблокаторов и Пирроксана, при этом меньшие дозы каждого из них дают положительный эффект, нормализуя давление, другие показатели гемодинамики, и одновременно предупреждая появление вегетативно-сосудистых кризов.
При вагоинсулярном и смешанном кризах обычно используется атропин сульфат (подкожно, внутримышечно или медленно внутривенно), эрготамин гидротартрат (подкожно, внутримышечно, медленно внутривенно) или димедрол (внутримышечно или внутривенно). Если криз сопровождается учащением дыхания, применяют внутримышечно Сибазон и внутривенно rальция хлорид.
Профилактика
Основой профилактики НЦД является здоровый образ жизни.
Важное значение для профилактики имеют следующие мероприятия:
- отказ от вредных привычек;
- достаточные физические нагрузки;
- борьба с очаговой инфекцией;
- правильное семейное воспитание;
- своевременная коррекция гормональных нарушений (у женщин).
Фото 

