Боль в пояснице чаще всего возникает из-за дегенеративных и дистрофических изменений в позвоночнике. Межпозвоночный диск травмируется при подъеме тяжести, избыточной нагрузке в состоянии покоя и при движении, падении. Выпячивание фиброзного кольца через разрывы и трещины студенистого ядра образует грыжу. Нестабильность в позвоночнике способствует развитию остеофитов (спондилез), повреждению межпозвоночных суставов и связок (спондилоартроз), остеохондроза, который сопровождается патологическими процессами в крестцово-подвздошных соединениях.
Помимо компрессионных изменений, боль вызывают рефлекторные раздражения рецепторов, импульс от которых идет к двигательным нейронам спинного мозга. Повышается мышечный тонус и со временем возникают патологии в ткани мышц. Боли в позвоночнике могут быть в результате появления опухолей, миеломной болезни, системных аутоиммунных заболеваний.
Причины болей и их разновидности
Болевые ощущения бывают тупыми, резкими, ноющими, жгучими и пульсирующими. Они могут распространяться на всю спину, отдавать в соседние области или иметь локальный характер. Развивается неприятное ощущение по-разному, оно способно появляться внезапно или нарастать длительное время.
Классифицируют симптом также в зависимости от причины его возникновения:
- первичные боли являются следствием дегенерации скелетно-мышечной системы, поражений в ней;
- вторичный тип возникает при патологических процессах в организме, не связанных с поясницей.
Выделяют два вида болей:
- Периодические характерны для сильных физических нагрузок, острых заболеваний и физиологических особенностей, могут иррадиировать в другую часть тела или распространяться за область поражения. После устранения причины возникновения они перестают беспокоить человека.
- Постоянные боли являются следствием глубоких поражений суставов, тканей и мышц. С помощью лекарственных препаратов симптомы на время устраняются, но возникают повторно.
Показания к расширенной диагностике
Чтобы определить способ обезболивания, требуется пройти дополнительное обследование, позволяющее выявить истинную причину возникновения синдрома. Анализы необходимо сдавать в случае:
- нетипичного проявления боли (отсутствие усиления или уменьшения неприятных ощущений при движении тела), необычной локализации (например, дискомфорт отдает со спины в промежность, живот, прямую кишку, анальное отверстие, влагалище);
- ослабления симптомов в положении стоя и нагнетание в лежачем состоянии;
- изменения характера спинной боли в связи с походом в туалет, приемом пищи, половым актом;
- травмы позвоночника или тазобедренных суставов в прошлом;
- боли, сопровождающейся рвотой, повышенной температурой тела;
- диагностированной онкологии;
- присутствия психических нарушений поведения.
Дополнительные исследования проводят в условиях стационара, при госпитализации пациента в неврологию или другие отделения, предоставляющие лабораторию для диагностики предполагаемого заболевания.
Делают рентген позвоночного столба в нескольких проекциях, исследуют общий анализ крови, осуществляют расширенный биохимический анализ, при котором в крови показан уровень креатинина, кальция, глюкозы, фосфатов и других веществ. Широко применяется метод компьютерной диагностики и магнитно-резонансной томографии. Для обследования костной ткани используют сцинтографию костей.
Болезни опорно-двигательного аппарата
Неприятные ощущения в спине возникают из-за следующих причин:
- Межпозвоночный остеохондроз включает несколько видов патологий, характеризующихся дистрофией или дегенерацией. Из-за болезни разрыхляются и разрушаются суставные хрящи и кости, в патологическом изменении задействованы нервные окончания. Остеохондроз становится причиной развития грыжи, поясничного радикулита, ишиаса, протрузии (выбухания межпозвоночного диска без разрыва фиброзного кольца).
- Сколиоз является искривлением позвоночного столба, при этом плечевая линия асимметрична. Он сопровождается деформацией скелета, нарушением осанки, выпячиванием справа или слева горба в межреберном пространстве. Классифицируется как врожденная или приобретенная форма.
- Спондилез возникает из-за естественного старения позвонков и суставов в области поясницы, со временем боль нарастает, так как истираются сочленения и утрачивается подвижность.
- При люмбаго характерен острый дискомфорт в поясничном отделе из-за деструктивных нарушений в позвонках. Болевые ощущения возникают при неправильном поднятии тяжестей, чаще бывают у мужчин. При люмбаго ограничивается движение в пояснице, отсутствие лечения опасно перерастанием деструктивных процессов в необратимую стадию.
- Анкилозирующий спондилит (болезнь Бехтерева) характеризуется потерей подвижности поясничных суставов, представляет собой воспаление в хронической форме при существенном разрастании соединительной ткани.
- Остеомиелит является гнойно-некротическим воспалением костного мозга, костей и окружающих мягких тканей. Болезнь возникает из-за заражения гнойными микобактериями и пиогенными (выделяющими гной) бактериями.
- Остеопороз формируется вследствие неправильного развития костной ткани из-за нарушения снабжения фосфором и кальцием, при этом плотность костей снижена, что ведет к их частым повреждениям.
- Врожденная или приобретенная разница в длине ног (больше 3 см).
Эти заболевания требуют обращения в клинику для обследования и серьезного лечения. Иногда терапия помогает снять симптоматику только на время, а для полного излечения применяют хирургический метод.
Почечные патологии
Из-за нарушения работы почек в пояснице способен возникать дискомфорт, причем болеть может слева, справа, иногда — в центральной части спины. Причинами возникновения симптома могут быть следующие патологии:
- Опущение почек. Это состояние, при котором движение органа совершается сверх допустимой нормы (смещение из почечного ложа предусмотрено вниз и вверх на 2 см). При нефроптозе почку называют блуждающей, если она может отклоняться на 10 см.
- Почечная недостаточность является состоянием, при котором не формируется моча. Пациент отмечает, что у него резко заболела поясница, а самочувствие быстро ухудшается.
- Пиелонефрит представляет собой воспаление почечных лоханок, при этом задействованы близлежащие ткани мочеполовой системы. При таком заболевании отведение мочи может быть не нарушено, а болевые ощущения в пояснице справа и слева обусловлены интенсивностью воспалительного процесса.
- Подагра провоцирует дискомфорт при вставании из положения сидя или при другом движении. При заболевании нарушается естественный обмен мочевой кислоты, она накапливается в поясничных суставах, ограничивая их подвижность.
- Почечная колика — часто встречающаяся патология. При ней болевой синдром возникает по различным причинам. Наиболее распространенными являются повреждения мочеточника камнем, его перегиб, нарушение проходимости мочевых путей верхнего отдела из-за кровяного сгустка, образования, гноя или слизи. Для боли в пояснице, обусловленной почечной коликой, характерно резкое начало в любой период суток, в движении или состоянии покоя.
- Диабетическая нефропатия более характерна для лиц, страдающих сахарным диабетом (75%) и представляет собой комплексное поражение артерий, клубочков, почечных канальцев в результате изменения углеводного и липидного обмена в тканях почек. Боль при такой патологии отдает в любую часть спины, а также в пах и низ живота.
- Гломерулонефрит представляет собой воспаление гломерул (почечных клубочков) и может привести к возникновению почечной недостаточности. Отмечают быстропрогрессирующую и хроническую форму.
- Почечно-каменная болезнь не всегда сопровождается болевыми ощущениями в пояснице, определить их локализацию может быть трудно.
- Гидронефроз характеризуется расширением почечных лоханок и возникновением дискомфорта. Требует дополнительной диагностики.
Гинекологические болезни
Болевой синдром возникает у женщин вследствие заболеваний:
- Частой локализацией неприятных ощущений при миоме матки, вульвите, аднексите, новообразованиях половых органов является низ живота, но боль может возникать в нижней части спины слева и справа.
- При беременности ломит поясницу и больно ходить, но такие симптомы возникают по естественным причинам и объясняются нагрузкой от растущего плода на опорно-двигательный аппарат, поэтому лечения не требуют.
- Климакс сопровождается болевым синдромом из-за нарушения кровоснабжения внутренних органов малого таза, что, в свою очередь, является следствием дисбаланса гормонов в этот период.
- Неприятные ощущения могут постоянно возникать из-за психосоматики. В этом случае женщине нужно обратиться к психотерапевту и психологу.
- Последствия хирургического вмешательства, например, аборта, могут сопровождаться дискомфортом в области низа живота и переходить на поясничные позвонки из-за непроизвольных сокращений матки или развивающегося воспаления.
- Гормональные нарушения во время менструального цикла, выход фолликула из яичника и передвижение его по маточным трубам, увеличение матки в период месячных провоцируют боль в нижней части спины и пояснице.
Другие причины болевых ощущений в пояснице
Дискомфорт в области поясницы может быть вызван заболеваниями систем человеческого организма:
- Ревматоидный артрит относится к системным патологиям, чаще им страдают женщины. Это воспаление хронического течения, развивающееся в поясничных суставах и вовлекающее близлежащие хрящи и мышцы. Болезнь возникает из-за аутоиммунных нарушений в организме.
- Тромбофлебит и флеботромбоз развиваются из-за частичной или полной остановки в глубоких венах кровотока. Дискомфорт в пояснице ощущается после длительной ходьбы, нахождения на ногах. Такая боль отдает в ягодицу и ногу.
- Атеросклероз в последней стадии вызывает неприятные ощущения в пояснице.
Лечение болей из-за проблем опорно-двигательного аппарата
Для устранения неприятных ощущений в пояснице, вызванных нарушением функциональности опорно-двигательного аппарата, применяют различные медикаментозные препараты в зависимости от первопричины и стадии основного заболевания.
Они используются в нескольких формах — от таблеток до внутримышечных инъекций.
Нестероидные противовоспалительные средства (НПВС)
Для уменьшения болезненного ощущения используют нестероидные противовоспалительные средства Напроксен, Мовалис, Ибупрофен. Эти лекарства понижают температуру тела, снимают воспаление и лихорадку. В качестве препаратов, подавляющих боль, используют Мелоксикам и Целекоксиб, первый назначают по 15 мг в общей суточной норме, а второй необходим в объеме 200 мг в день.

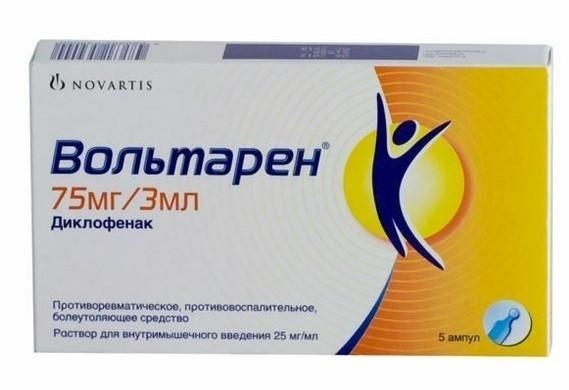
Популярен в лечении болевого синдрома поясницы Вольтарен (Диклофенак). Это средство безопасно и эффективно, имеет преимущество перед другими обезболивающими препаратами, так как не действует отрицательно на метаболические процессы в межпозвоночном диске. Терапевтическая дозировка, достаточная для снятия сильных неприятных ощущений, составляет от 75 до 150 мг в день, норму употребляют за несколько приемов. Для ускорения обезболивающего действия применяют ректальные суппозитории или вводят лекарство внутримышечно.
Миорелаксанты
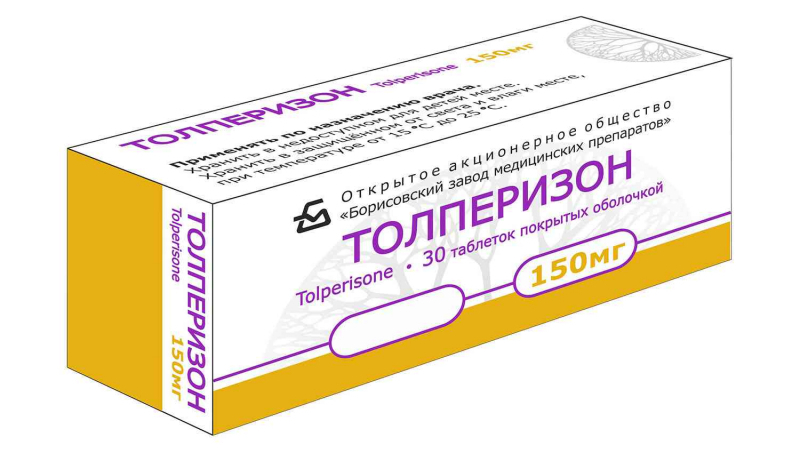
Если НПВС не дают положительного эффекта при лечении боли, то используют миорелаксанты Сирдалуд, Толперизон и Баклофен. Эти препараты уменьшают тонус скелетных мышц и снижают их движение — иногда до полной остановки функционирования. Начинают терапию со стандартной дозы и сохраняют ееу на протяжении нескольких недель. Практика показывает, что добавление миорелаксантов к комплексному лечению болевого синдрома обеспечивает стойкий регресс неприятных ощущений и улучшает подвижность суставов. Комбинации из различных видов этих лекарств не применяются.
Толперизон принимают для центрального расслабляющего действия. Снижение болевого ощущения происходит при угнетении продольного отдела позвоночника, состоящего из большой сети нейронов с ответвлениями, одновременно подавляется спинномозговая активность. Центральное анальгезирующее действие умеренного порядка дополняется небольшим расширением сосудов. Толперизон принимают внутрь, одноразовая дозировка составляет 50 мг, лекарство пьют 3 раза в день. Для ускорения обезболивающего эффекта используют метод внутримышечного введения.
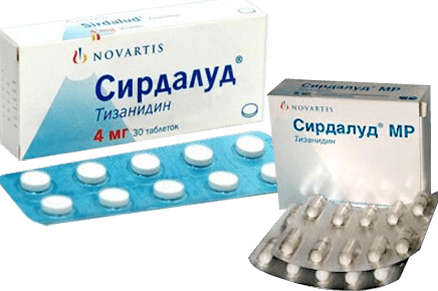
Сирдалуд (Тинидазин) относится к антагонистам 2-адренергических рецепторов, которые оказывают централизованное действие. Снижение тонуса мышц происходит из-за стимулирующего эффекта на моноаминергические нейромедиаторы (влияющие на эмоции, возбуждение). Торможение передается на спинные нейроны и приводит к уменьшению болевой чувствительности. Миорелаксанты облегчают проведение лечебной гимнастики. Сирдулад принимают независимо от еды 3 раза в сутки по 2–4 мг. При сильных болях дополнительно употребляют его перед сном в стандартной дозе.
Баклофен – миорелаксант центрального воздействия, который проявляет фармакологическую активность при снятии дискомфорта спазматического характера, уменьшает напряжение мышц спины, проявляет анальгезирующие свойства, быстро и полностью всасывается из желудка и кишечника, через пару часов после приема в крови выявляется максимальное количество вещества. Начинают с суточной дозировки — 15 мг, в последующие дни норму увеличивают на 5 мг до получения положительного эффекта (обычно 15–30 мг). Лекарство используют во время еды. Максимально допустимая суточная доза для взрослых составляет 55–75 мг.

Анальгетики и кортикостероиды
Чтобы обезболить спину, если она сильно ноет, применяют анальгетики с наркотическим действием, которые актуальны в медицине на протяжении длительного времени. В их основе лежат опиоиды, благодаря которым препараты оказывают помощь. К ним относятся Викодин, Кодеин, Тайленол. Такие средства назначает врач (они продаются в аптеке только по рецепту), самостоятельно лечить боль этими препаратами нельзя.
Для устранения синдрома применяют кортикостероиды Преднизолон, Метилпреднизолон, Дексаметазон в случае дегенеративных нарушений в суставных тканях.

Лекарственные средства частично восстанавливают хрящи и предотвращают дальнейшее разрушение.
Уколы
Инъекции используют, если предыдущие лекарственные средства не оказали необходимого действия. Для блокады непосредственно на поясничном участке применяют препараты эфирной группы (Дикаин, Кокаин) и амидной серии (Тримекаин, Ксикаин, Роливакаин, Буливакаин).
Блокада – это процедура по снятию мышечных спазмов в месте боли, уколы делают в нервные сплетения, в том числе в околопозвоночную область через катетер. Эффект от нее непродолжительный, но она помогает снять сильные приступы.
Использование мазей, кремов и пластырей
С помощью гелей, кремов также устраняют дискомфортное состояние. Их наносят непосредственно на больное место. Можно использовать средства на основе НПВС, к ним относят Фастум гель, Кетонал, Финалгель. Другим действенным вариантом являются мази, имеющие в составе диклофенак, — это Вольтарен, Дикловит. Комбинированные средства Долобене и ДИП релиф обладают более расширенным эффектом.

Для отвлекающего и местного раздражающего действия применяют мази Финалгон и Апизартрон, которые расширяют сосуды, в результате чего улучшается питание позвоночных тканей, хрящей, в них ускоряются обменные процессы. К мазям с восстанавливающим хондропротекторным эффектом относят Хондроксид.

Использование пластырей популярно из-за удобного способа применения и быстрого действия. Средство пропитывается лекарственным препаратом и накладывается на место болевого проявления. При таком способе передозировка исключена. К популярным препаратам относят Черный нефрит, Мяочжен.
Другие способы воздействия на болевые очаги
Физиотерапевтическое лечение позволяет прогреть мышцы, улучшить кровоснабжение, усилить лечебное действие основных препаратов.
Применяют парафиновые аппликации, эффективно действующие в случае появления болей стреляющего характера. Процедура заключается в послойном нанесении на кожу воска или парафина общей толщиной 1 см, который накрывается полиэтиленом, затем теплым пледом. Длительность составляет не меньше часа, при ежедневном применении курс лечения — месяц. Эффективна лечебная физкультура, которая используется в периоды необостренного течения болезни. Занятия также снижают риск повторного появления боли в спине.
Массаж делают не во всех случаях, поскольку при некоторых патологиях он может нанести вред организму. При этом воздействуют не на больное место, а на области вокруг. Процедуру должен проводить опытный массажист, самостоятельно этим не следует не заниматься.
Используют также метод грязелечения в качестве отвлекающего средства.
Снятие боли при гинекологических проблемах
Применяют комплексные антибактериальные средства для устранения первоначальной причины боли. Используют Тержинан, Полижи-накс, Нифурател для уменьшения бактериологического заражения влагалища. В области вульвы применяют мазь, в состав которой имеются антибиотики и антисептики.

Воспаления желез инфекционного характера, сопровождающиеся болью в пояснице, лечат антибиотиками с учетом чувствительности микроорганизма, используют ультраволны в качестве физиотерапевтического воздействия. Гнойники половых органов, в частности абсцесс бартолиновой железы, устраняют хирургическим методом путем вскрытия. Если боль средняя и опухоль не беспокоит пациентку, то назначают гормональные медикаменты, которые рассматриваются только как профилактика перед операцией.
Антагонисты ГнРг снижают число эстрогенов в организме. Их применяют при миоме матки, гиперплазии, эндометриозе. Гормональные препараты эффективны в качестве средства, уменьшающего размеры матки перед операцией. К таким лекарствам относят Лейпрорелин (Простап, Элигард), Гозерелин, Бусерелин, Диферелин (Трипторелин). Однако их длительное использование ведет к развитию остеопороза.
В некоторых случаях после лечения узловые образования начинают расти и вызывать боль в спине. Неприятные ощущения снимают с помощью оральных контрацептивов — Ригевидон, Новинет, Марвелон. Для облегчения самочувствия при возникновении поясничных болей используют терапию антигонадотропинами, назначают Даназол, Неместран. Эти лекарства имеют множество побочных эффектов, поэтому их применяют в редких случаях.
Если рост новообразования приводит к сильным болям и угрожает здоровью, то требуется операция по его удалению. В период менопаузы и если женщина не планирует завести ребенка, рекомендуется полное устранение матки. В остальных случаях удаляют только миому путем лапароскопии (посредством небольших разрезов на животе).
Популярными гормональными препаратами являются НПВС — Кетопрофен, Напроксен, Индометацин, Пироксикам, Ибупрофен. Используют также спазмолитические лекарственные средства Спазган, Спазмалгон, Но-Шпа.

Помощь при почечных болях
Острая боль в почках купируется принятием спазмолитических препаратов, способных увеличить просвет мочеточника и обеспечить отведение мочи. Актуально применение Платифилина, Папаверина, Но-Шпы. Эти медикаменты содержат в составе дротаверин, эффективно снимают спазмы мочевыводящих каналов. Вещество устраняет боль в почках при заболеваниях, но в условиях почечной колики оно не всегда помогает.
Острые симптомы требуют применения комбинированных лекарственных средств, содержащих одновременно анальгетик и спазмолитик с противовоспалительными компонентами: Спазган, Спазмонет, Брал, Баралгин, Баралгетас. За один раз можно принять 2 таблетки, в тяжелых случаях делают внутримышечные инъекции. От болей в почках помогают антипиретики на основе анальгина, парацетамола: Пенталгин, Темпалгин, Эффералган, Нурофен, Панадол, одновременно эти препараты снижают температуру тела.

Народные способы лечения
Народные рецепты помогают снять болевые ощущения в пояснице, однако перед их применением необходимо убедиться в отсутствии опасных для жизни и здоровья человека заболеваний, которые требуют своевременного медикаментозного лечения или даже операции. Наиболее популярные методы:
- К больному месту прикладывают полотенце, смоченное в комбинированном настое из трав зверобоя, чабреца, цветков ромашки и черной бузины. Для приготовления берут по 1 ч. л. сырого или сушеного сырья, заливают стаканом крутого кипятка и оставляют на полчаса. Затем компресс снимают и ложатся спать.
- Хорошо помогает чесночная мазь. Для ее приготовления берут одну головку, измельчают доступным способом, смешивают с небольшой порцией вазелина и лимонного сока. Готовым составом мажут больное место на спине.
- Снимает боль горчичная ванна. Для этого берут стакан порошка из горчицы и высыпают в теплую воду. Ванну принимают до ее остывания, затем ополаскивают кожу чистой водой и укрываются одеялом.
- Купирует боль компресс из меда с уксусом (по 1 ст. л.). Полученную смесь кладут на капустный лист и прикладывают к проблемному месту.
- Редьку или хрен измельчают на терке, соединяют со сметаной и выкладывают на салфетку из натурального материала. Компресс фиксируется теплым шарфом или платком.
- Запаренные кипятком сухие листья большого лопуха прикладывают к больному месту и утепляют.
- Для улучшения кровотока в тканях применяют растирание спины с помощью меда. Массаж проводится без давления, но движения должны быть интенсивными. Аналогично используют спиртовую настойку с эвкалиптом, которую приобретают в аптеке.
- Делают компресс из тертой свеклы, массу отжимают, полученный жмых от одного овоща смешивают с 1 л. керосина. С помощью салфетки состав перекладывают на больное место и фиксируют, укутывают. Такой компресс оставляют на всю ночь.
- Используют натертое хозяйственное мыло вместе с белым ладаном, их смешивают в одинаковом количестве, добавляют 2 взбитых желтка от яиц. Средство накладывают на спину, сверху кладут салфетку, фиксируют бинтом. Держат около 2–3 часов.
Лечение болевых ощущений в области спины проводится различными средствами, но всегда требуется диагностика основного заболевания, вызывающего неприятные симптомы.

