

Атрофия мышц – это процесс постепенного сокращения мышечной ткани в размерах. При критически запущенных формах, мышечная ткань может исчезнуть полностью.
Что это такое?
Миопатия (мышечная дистрофия) – хронический недуг, для которого характерна прогрессирующая атрофия мышц. Разделяют приобретенные и наследственные миопатии. Наследственные миопатии могут возникнуть как из-за первичного поражения мышц, так и из-за поражений нервной системы, сопровождающихся денервацией мышц.
Приобретенные миопатии:
- Тиреоидная миопатия;
- Стероидная миопатия;
- Алкогольная миопатия;
- Полимиозит (идиопатический или связанный с опухолью).
Мышечные дистрофии редко развиваются после 30 лет, к ним относятся:
- Миодистрофия Дюшенна – встречается только у мальчиков, проявляется в первые годы жизни. Больные погибают к 20 годам.
- Лице-лопаточно-плечевая миодистрофия Ландузи-Дежерина – заболевание с аутосомно-доминантным типом наследования. Заболевание начинает развиваться в период между 10 и 20 годами.
- Конечностно-поясничная миодистрофия – патология затрагивает мышцы тазового и плечевого пояса. Заболевание начинает проявляться в возрасте от 15 до 25 лет.
- Дистрофическая миотония – наиболее часто недуг возникает в юношеском возрасте и характеризуется миотонией, похуданием дистальных мышц, эндокринопатиями, импотенцией, лобным облысением, катарактой. Тип наследственности – аутосомно-доминантный.
- Миастения – в основном поражает наружные мышцы глаза, имеет изменчивые клинические проявления.
Причины
Мышечная атрофия может развиться под влиянием различных провоцирующих факторов. Наиболее часто атрофию мышц диагностируют людям преклонного возраста, что связано с естественным процессом старения: замедляется метаболизм, снижается физическая активность. Но существуют и другие причины возникновения заболевания:
- Гормональный сбой, который может возникнуть из-за проблем в работе поджелудочной и щитовидной железы, надпочечников и яичников;
- Заболевания пищеварительной системы;
- Патологии соединительной ткани;
- Поражения периферических нервов;
- Генетическая предрасположенность;
- Полиомиелит;
- Инфекционные заболевания;
- Регулярные чрезмерные физические нагрузки;
- Патологии клеток спинного мозга.
Довольно часто патология возникает из-за генетических отклонений – к примеру, причиной спинальной мышечной атрофии, выступают генетические изменения в структурах нервной системы, которые делают невозможными произвольные сокращения мышц. Такие заболевания проявляются проблемами с мышцами уже во младенчестве. Зачастую именно атрофия мышц является выраженным проявлением недуга, что необходимо учитывать при диагностике.
Не последнюю роль в развитии недуга играют питание и образ жизни – недостаток витаминов и микроэлементов в организме, алкоголизм могут запустить процесс атрофии мышц.
Симптомы
Лечению мышечной атрофии всегда предшествует ее диагностика. Специалисты говорят, что необходимо обращать внимание на следующие симптомы:
- Быстрая утомляемость;
- Слабость в мышцах на фоне физической нагрузки;
- Снижение мышечного объема;
- Затруднение при выполнении физической работы;
- Мышечная слабость не сопровождается болью, но возможны болезненные судороги.
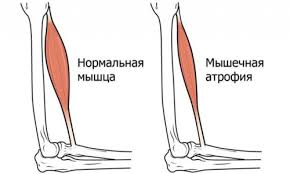
Симптомы отличаются постепенным нарастанием и не имеют острый характер. Для развития патологии могут потребоваться годы, прежде чем она будет выявлена специалистом. Но снижение мышечного объема может наблюдаться и на раннем этапе заболевания.
Со временем атрофия мышц бедра приводит к невозможности долго и быстро ходить, подниматься по лестнице или осложнять подъем с кровати.
Атрофия сердечной мышцы сопровождается нарушениями сердечного ритма, внезапными ощущениями жара лица, регулярными онемениями пальцев рук, приступами стенокардии. Это наиболее опасный вид атрофии, и если его оставить без лечения он приведет к летальному исходу.
Для миопатии характерны такие признаки:
- Слабость проксимальных отделов конечностей более выражена, чем дистальных. Снижение силы дистальных отделов конечностей более характерно для полиневропатии.
- Мышцы-сгибатели шеи слабее мышц-разгибателей.
- Глубокие рефлексы сохранены или слегка снижены.
- Отсутствует нарушение чувствительности – в отличие от невропатии.
Диагностика
При подозрении на миопатию врач должен разрешить следующие задачи:
- Определить действительно ли мышечная слабость вызвана первичным поражением мышц;
- Выяснить приобретенная или врожденная миопатия;
- Если заболевание приобретенное, выявить возможную связь с другими заболеваниями.
Нужно выяснить:
- Наличие похожих заболеваний в роду пациента.
- Наличие нарушения глотания (симптом полимиозита), двоения (миастения), непостоянной слабости на протяжении дня.
- Миотонический феномен – сильно сжав кулак, больной не способен его быстро разжать.
- Определить возраст пациента, в котором появились первые признаки недуга. Это поможет определить его природу.
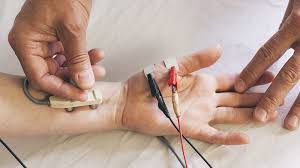
Отличить одну миопатию от другой можно с помощью следующих признаков:
- На лицелопаточно-плечевую дистрофию указывает поражение мимических мышц (трудно зажмуриться, надуть щеки, свистеть).
- Больные с миастенией страдают от птоза или двоения в глазах. Кроме того, возможны дизартрия и дисфагия. Симптоматика очень переменчива.
- Конечностно-поясная дистрофия характеризуется поражением мышц таза и бедер.
- Миотонические пробы. Исследуют перкуторную миотонию в языке и тенаре, проверяют миотонию век – пациенту нужно зажмуриться, а затем быстро открыть глаза. Так же больные не могут быстро разжать кулак.
После детального осмотра пациента врач назначает лабораторную диагностику:
- Биохимический и клинический анализ крови;
- Гормональный анализ;
- УЗИ щитовидной железы;
- Биопсия мышечной ткани;
- Тест нервной проводимости;
- Магнитно-резонансная и компьютерная томография;
- Электромиография.
Лечение
Лечение наследственных миопатий заключается в коррекции метаболизма в нервной и мышечной тканях. Для этого используют анаболические препараты, витамины, биогенные стимуляторы, препараты калия, антихолинэстеразные средства, вазоактивные и трофотропные препараты. Для лечения приобретенной миопатии также применяют данную тактику, но основной упор делается на ликвидацию основного недуга.
Заболевания, которые поддаются лечению:
- Стероидная миопатия. Больной может принимать кортикостероиды для лечения другой болезни. Очень часто к миопатии приводит прием фторсодержащих гормональных препаратов. Нужно проверить больного на наличие симптомов болезни Иценко-Кушинга.
- Алкогольная миопатия. Алкоголизм в анамнезе, возможны признаки кардиомиопатии. У некоторых пациентов может наблюдаться болевой синдром.
- Тиреоидная миопатия. Может возникать как при гипотиреозе, так и при тиреотоксикозе.
- Полимиозит. Идиопатический полимиозит сопровождается повышением концентрации креатинфосфокиназы (КФК). Иногда могут проявляться симптомы других патологий соединительной ткани (ревматоидный артрит, системная красная волчанка). При дерматомиозите к общим симптомам присоединяются изменения кожных покровов. Терапия состоит в назначении препаратов группы кортикостероиды. Если же они не оказались неэффективными вместо них назначают метотрексатом или циклофосфамид.
- Периодический паралич. Приступы болезни могут быть вызваны переохлаждением, приемом пищи или физической нагрузкой. Во время приступа нужно проверить содержание калия в крови. Похожее заболевание могло встречаться у близких родственников больного. При гиперкалиемической форме возможна миотония.
- Ревматическая полимиалгия. Этот недуг не характеризуется мышечной слабостью мышц, но больные часто отмечают болевые ощущения в мышцах и суставах. Повышена скорость оседания эритроцитов (СОЭ). Низкие дозы кортикостероидов эффективны в лечении этой патологии.
- Миастения. Характеризуется колебаниями мышечной слабости на протяжении дня. Диагноз подтверждают основываясь на результатах прозериновой пробы, ЭМГ с ритмической стимуляцией двигательных нервов и анализе крови на антитела к ацетилхолиновым рецепторам. Лечение включает прием антихолинэстеразных препаратов, преднизона, проведение тимэктомии, иногда назначают иммуносупрессоры и плазмоферез.
- Синдром Итона—Ламберта – редкое паранеопластическое заболевание, связанное с нарушением нервно-мышечной передачи. Причина обычно кроется в злокачественной патологии легких. В отличие от миастении наружные глазные мышцы редко страдают от данного недуга.
Лечение мышечной атрофии – это комплексное мероприятие, в которое должны входить и медикаментозные, и физиотерапевтические методы. Кроме того, возможны применения средства из народной медицины и лечебная гимнастика.
Медикаментозная терапия
Медикаментозное лечение направлено на улучшение кровоснабжения пораженных мышц, улучшения проводимости нервных импульсов, нормализации анаболических обменных процессов.
Наиболее часто больным назначают такие лекарственные препараты:
- Нивалин (галантамин). Этот препарат существенно облегчает проведение нервных импульсов. Его назначают на длительный срок с постепенным увеличением и снижением дозы. Назначается в виде инъекций (подкожных, внутримышечных, внутривенных).
- Пентоксифиллин (трентал). Используется для расширения периферических сосудов и улучшают циркуляцию крови.
- Витамины группы В улучшают проводимость нервных импульсов и работу периферической нервной системы. Кроме того, они улучшают метаболические процессы в органах и тканях, что способствует восстановлению утраченного мышцами объема.
Физиотерапия
Медикаментозная терапия дополняется курсом электролечения. Воздействие тока низкой силы и напряжения стимулирует восстановление поврежденных тканей. Процедура безболезненная и не причиняет неудобств больному. Не применяется как самостоятельный метод терапии.
Пациенту также показаны массажные процедуры. Массаж улучшает кровообращение в пораженных мышцах, ускоряет регенерацию мышечной ткани, нормализует метаболические процессы.
Лечебная гимнастика

Восстановление мышечной массы после атрофии нуждается в определенной физической нагрузке, интенсивность которой зависит от состояния пациента. Восстановление начинается с упражнений в постели или в пределах комнаты, а затем переходит в спортивный зал или на спортплощадку.
Лечебная гимнастика должна сочетаться с полноценным питанием. Для восстановления требуется, чтобы организм получал 2 г белка на 1 кг массы тела больного в сутки. Кроме того, организм нуждается в определенном количестве углеводов и липидов. В противном случае существует риск ухудшения состояния больного.
Методы лечения мышечной атрофии зависят от возраста больного, тяжести и типа заболевания. Медикаментозная терапия, как правило, подразумевает инъекционное введение препаратов аденозинтрифосфорной кислоты и витаминов группы В и Е. Колоссальную роль играют сбалансированный рацион, физиотерапевтические процедуры, массаж, лечебная гимнастика и психотерапия.
Осложнения
На конечных стадиях недуга больной теряет возможность самостоятельно дышать. В результате его помещают в отделение реанимации, где он его подключают к аппарату искусственной вентиляции легких на длительное время.
Профилактика
Консервативная терапия длится курсами от 3 до 4 недель с перерывами в 1-2 месяца. Такой подход замедляет прогрессирование мышечной атрофии, и больные на протяжении длительного периода сохраняют физическую трудоспособность.

