Вовремя и верно поставленный диагноз атриовентрикулярная (АВ) блокада имеет важное значение в профилактике и предотвращении таких осложнений, как внезапная сердечная смерть. Выявление нарушений проводимости дает возможность доктору назначить правильную и адекватную терапию этого заболевания. Знание этой патологии позволяет избежать врачебных ошибок и повысить качество жизни пациентов с таким состоянием.
Что такое атриовентрикулярная блокада?
Блокада — это нарушение прохождения электрического импульса, возникшего в синусовом узле. Оно может появиться в любой части проводящей системы сердца. Сердечные блокады подразделяются на несколько типов в зависимости от места расположения препятствия, которое вызывает нарушение проведения импульса:
- 1. Синоаурикулярную, при которой периодически в синусовом пейсмейкере происходит остановка импульса, из-за чего он не переходит на предсердия.
- 2. Внутрипредсердную, для нее характерно нарушение распространения волны возбуждения по сердечной мышце.
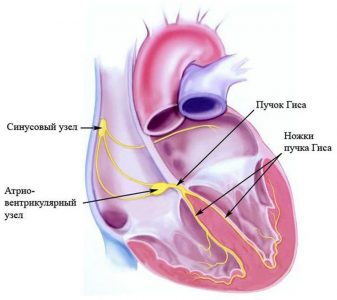
- 3. Атриовентрикулярную (AV), выражающуюся в нарушении прохождения импульса от предсердий к желудочкам. Это латинское название предсердно-желудочковой блокады.
- 4. Внутрижелудочковую, которая является результатом нарушения прохождения импульса по какой-либо из ножек пучка Гиса (другое название — блокада ножки) или затруднения проведения импульса по волокнам Пуркинье (блокада разветвлений).
Блок проведения может развиться при таких патологических процессах в миокарде, как воспаление, дистрофии и склероз (миокардиты ревматические, дифтерийные, кардиосклероз, сифилис и др.). Клетки проводящей системы сердца могут повреждаться из-за гранулем, гумм, рубцов, разрушаться под действием токсинов и прочего. Причиной патологии становятся нарушения коронарного кровообращения, кровоснабжения сердечной мышцы, в особенности при инфарктах миокарда с вовлечением в процесс межжелудочковой перегородки. Решающим моментом может стать усиление влияния блуждающего нерва, имеющего парасимпатическое влияние и оказывающего тормозящий эффект на проводимость.
Различают стойкую и временную, преходящую блокады сердца. Первая возникает в результате изменения в строении проводниковой системы, при анатомических повреждениях. Временная блокада является следствием повышения тонуса парасимпатической нервной системы и связана с функционированием атриовентрикулярного узла и пучка Гиса. В таких случаях положительное влияние на ритм может оказать атропин.
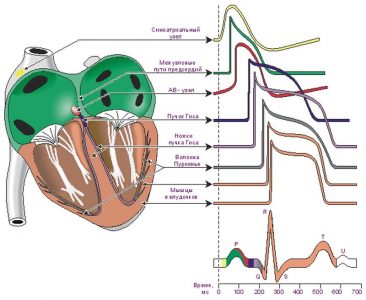
Клиника блокады будет разной в зависимости от локализации ее возникновения. На практике наибольшее значение имеет AV блокада. Внутрипредсердная выражается только на электрокардиограмме, а клинических проявлений не вызывает. На ЭКГ наблюдаются изменения зубцов P, которые увеличиваются или деформируются, это происходит в силу того, что удлиняется время возбуждения предсердий, продолжительность зубца Р становится больше, чем нормальная проводимость, до 0,1 секунды.
Причины
В зависимости от причины возникновения блокады сердца подразделяют на несколько групп:
- 1. Дисрегуляторные, или функциональные, развивающиеся при нарушениях в нейроэндокринной регуляции, при дисфункции вегетативной системы, в результате психогенных воздействий, переутомления, под действием рефлексов внутренних органов.
- 2. Миогенные, или органические, возникающие совместно с заболеваниями миокарда, повреждениями сердечных клеток, при ишемической болезни сердца, гипертонии, пороках сердца.
- 3. Токсические, наблюдающиеся под действием лекарственных средств и других веществ (эфир, алкоголь, кофеин, никотин, соли тяжелых металлов, бензолы, угарный газ, грибы ), а также инфекционного процесса, эндогенной интоксикации при онкологии, уремии, желтухе и прочего.
- 4. Электролитные, при которых происходит изменение концентрации калия в крови как в сторону увеличения (гиперкалиемия), так и снижения (гипокалиемия), уменьшение (гипокальциемия) или увеличение кальция (гиперкальциемия), а также содержания магния.
- 5. Дисгормональные состояния, связанные с изменением гормонального фона (пубертатный возраст, беременность, климакс и прочее) или эндокринные заболевания (гипотиреоз, гипопитуитаризм, дисфункция яичников).
- 6. Врожденные нарушения атриовентрикулярного проведения, синдром удлиненного и короткого QT, синдромы предвозбуждения желудочков.
- 7. Механические, к которым относятся катетеризация сердца, ангиография, операции на сердце, травмы сердца.
- 8. Идиопатические.
AV блокада развивается у пациентов с воспалительными, дегенеративными и инфильтративными патологиями сердца, при инфаркте миокарда и прочем. Имеет значение усиление влияния парасимпатики под действием рефлексов или медикаментов.
Классификация по степеням
Классификация АВ блокады включает три степени:
- 1. АВ блокада I степени выявляется только электрокардиографически. Она характеризуется стойким увеличением длины интервала Р-Q (до 0,3-0,4 секунд и более). Клинически такая патология не проявляется, крайне редко можно услышать во время аускультации расщепление первого тона сердца.
- 2. Блокада II степени делится на 2 подгруппы. Они называются мобитц в честь русско-немецкого ученого Вольдемара Мобитца, который изучал аритмии сердца.
- Мобитц I. При этом нарушении появляется изменение ритма желудочков. Суть заключается в том, что проводимость узла Ашофа-Тавара и пучка Гиса ухудшается с каждым последующим импульсом, прошедшим от предсердий к желудочкам. Это происходит вплоть до того момента, когда желудочки полностью лишаются импульсов от предсердий, поэтому сокращение их выпадает. Способность атриовентрикулярной системы проводить импульсы восстанавливается удлиненной диастолой через время. Удлиненная диастола, следующая за зубцом Р, носит название периода Самойлова-Венкебаха. После этого проводимость восстанавливается, но продолжительность интервала Р-Q в каждом последующем комплексе снова нарастает. Клинически при II степени АВ блокады время от времени возникает выпадение сокращения желудочков и пульса, что соотносится с периодами Самойлова-Венкебаха.
- Мобитц II. В этом случае к желудочкам проходят только определенные синусовые импульсы: каждый второй, третий или четвертый. Это называют неполной сердечной блокадой с соотношением 2 к 1; 3 к 1 и так далее. На ЭКГ, в отличие от блокады Мобитц I, продолжительность интервала Р-Q в каждом комплексе остается постоянной. Клиническая особенность этой патологии — значимое снижение частоты сокращения желудочков. Возникает изменение пульса: он урежается, при потере каждого третьего или четвертого удара имеет неправильный ритм и схож с тригеминией или квадригеминией при ранних экстрасистолах с дефицитом пульса. Если ритм замедляется внезапно, у пациентов развиваются головокружение, потемнение в глазах, непродолжительные обмороки как результат гипоксии мозга.
- 3. АВ блокада III степени носит название полной блокады сердца. В этой ситуации от предсердий к желудочкам не попадает ни один из импульсов, синусовый узел становится пейсмейкером только для предсердий. Сокращения желудочков обеспечиваются собственным автоматизмом центров 2-3-го порядка. Чем дальше от предсердий в проводниковой системе локализуется песмейкер, тем реже ритм желудочков. Число их сокращений при полной блокаде остается в границах 30-40 ударов в минуту, иногда оно уменьшается до 20-10, редко увеличивается до 50 в минуту.
Симптомы
При АВ блокаде I и II степени с периодами Самойлова-Венкебаха явных клинических симптомов обычно не развивается. Врач должен наблюдать за пациентом и контролировать его электрокардиограмму, так как не исключены усугубление процесса и переход блокады в полную.
Диагностический поиск при полной блокаде (и II степени с коэффициентом проведения 2 к 1, 3 к 1 ) состоит из трех этапов. Первый заключается в выяснении жалоб больного, обусловленных нарушением обеспечения мозга и сердца кровью. Пациентами отмечаются эпизоды утраты сознания (синдром Морганьи-Адамса-Стокса). Уточняются симптомы основного заболевания и все, относящееся к АВ блокаде: время возникновения уреженного пульса, прямые признаки нарушения (предыдущие электрокардиограммы), проводившаяся терапия и ее результаты.
На втором этапе выявляют признаки, характерные для самой AV блокады. При аускультации прослушивается брадикардия, ритм которой может быть правильным или неправильным, «пушечные» тоны сердца (результат наложения предсердных сокращений на желудочковые). При атеросклерозе аорты возможно резкое увеличение систолического артериального давления (иногда до 200–300 мм рт. ст.). Это явление связано с возрастанием ударного выброса, объясняемого большой диастолической паузой и гемодинамическим «ударом » (компенсации растяжением аорты не происходит вследствие утраты ею эластических свойств).
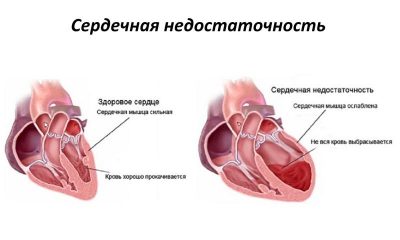
Может развиться сердечная недостаточность, что происходит как результат основного заболевания или самой блокады (обычно при значимом уменьшении частоты сокращений до 30 ударов в минуту).
На третьем этапе ставится окончательный диагноз по результатам изучения ЭКГ пациента. Важное значение имеет фиксация желудочковой эктопии (экстрасистол), которая может стать предвестником развития фибрилляции, требующей неотложной помощи. Для уточнения диагноза основного заболевания, помимо электрокардиографии, проводят лабораторно-инструментальные исследования.
Наиболее грозным осложнением полной блокады является синдром Морганьи-Адамса-Стокса, характеризующийся неожиданной утратой сознания, остановкой работы сердца и прекращением дыхания, цианозом, судорогами. На ЭКГ фиксируется фибрилляция желудочков или асистолия. Приступ заканчивается самостоятельным восстановлением ритма или гибелью человека. Предшественником может служить желудочковая экстрасистолия на фоне полной АВ блокады или прогрессирующее замедление идиовентрикулярного ритма.
Лечение
Лечение блокады консервативное (медикаментозное) и хирургическое (установка электрокардиостимулятора — ЭКС). При первом виде терапии используют холиноблокаторы (Атропин), бета -адреномиметики (Норэпинефрин, Эфедрин), Нифедипин, Теофиллин. Холиноблокаторы и симпатомиметики повышают качество проводимости, увеличивают частоту идиовентрикулярного ритма, но эффект их часто слабый, в связи с чем их назначают на этапе перед установкой электрокардиостимулятора. Если врач предполагает, что блокада является результатом какого-либо заболевания сердца (чаще воспалительного характера — миокардита или ишемического — инфаркта миокарда), нужна этиотропная терапия.
Учащающая стимуляция сердца посредством электрокардиостимулятора бывает временной (введение электрода в сердце через вену) или постоянной (имплантация прибора на продолжительное время с подшиванием в ложе, сформированном из мышц, или подкожной жировой клетчатке и закреплением электродов в сердце). Во всех современных ЭКС разработан режим функционирования «по требованию» (активация работы стимулятора при развитии асистолии или снижении ритма ниже заданного уровня), это играет важную роль при возможности спонтанного восстановления ритма и негативных последствий одновременного функционирования двух — собственного сердечного и стимулятора (не исключено возникновение опасных осложнений вплоть до фибрилляции желудочков ). Имеет преимущество двухкамерный стимулятор с локализацией электродов в правых предсердии и желудочке, такое расположения обеспечивает сохранение физиологичного порядка работы сердечных камер и нормального кровообращения.
Предсердно-желудочковая блокада I степени (даже быстро развившаяся) не требует назначения специальной терапии. Врач лечит основное заболевание и более внимательно назначает лекарственные средства, замедляющие проводимость импульса от предсердий к желудочкам (под контролем электрокардиографии).
Предсердно-желудочковая блокада II степени типа Мобитц I при остром течении требует назначения этиотропного лечения. Для профилактирования ее последующего усугубления используют холиноблокаторы и симпатомиметики: 0,1% раствор Атропина по 8–10 капель 4–6 раз в сутки, Изопреналина по 2,5 мг 4–6 раз в сутки. При остро развившейся блокаде можно применять Преднизолон 20–30 мг/сутки и более. Иногда эти препараты купируют и периоды Самойлова-Венкебаха при остром течении. При хроническом специального лечения не нужно, только наблюдение.
Пациенты с недавно развившейся предсердно-желудочковой блокадой II степени типа Мобитц II нуждаются в срочной госпитализации из-за возможных нарушений кровообращения и риска дальнейшего развития (прогрессирования в полную блокаду); может возникнуть вопрос об имплантации электрокардиостимулятора. Хроническое течение этих состояний встречается нечасто из-за их тенденции к скорому переходу в полную предсердно-желудочковую блокаду, поэтому, не дожидаясь ее появления, пациентам имплантируют ЭКС.
При предсердно-желудочковой блокаде III степени, диагностированной в первый раз, нужна госпитализация и срочная операция по установке электрокардиостимулятора. Полная блокада на уровне АВ-системы (интранодальная) с относительно частым ритмом из ствола пучка Гиса нередко купируется самостоятельно (при инфаркте миокарда, передозировке сердечными гликозидами). Если она сохранилась, вводят внутривенно бета-адреномиметики: изопреналин, эфедрин. Атропин часто малоэффективен. В острых случаях показан Преднизолон по 20–30 мг/сутки и более внутрь (или внутривенно 90, 180, 300 мг и более). Решение об установке постоянного стимулятора принимают в зависимости от конкретного случая, учитывая все обстоятельства.

Если блокада возникла остро, возможна временная установка через вену наружного электрокардиостимулятора. Непостоянная стимуляция формируется и при риске развития полной предсердно-желудочковой блокады.
Приступы Морганьи-Адамса-Стокса являются показанием к реанимационным мероприятиям: непрямой массаж сердца, искусственное дыхание, срочная дефибрилляция или стимуляция (в зависимости от причины приступа) с последующим внутривенным введением 5%-ного раствора гидрокарбоната натрия, Изопреналина, установкой стимулятора и так далее.
Видео Фото